|
TANI YÖNTEMLERİ
|
|
Prof.Dr. Levent ERİŞEN |
|
1.
Anamnez / Öykü
2.
Fizik muayene
3.
Endoskopi
4.
Radyolojik tetkikler
5.
Mikrobiyolojik tetkikler
6.
Patolojik tetkikler
1.
ANAMNEZ / ÖYKÜ
· Hastanın sosyal profili
· Adı-soyadı
· Yaşı
· Cinsi
· Mesleği
· Medeni durumu
· Yaşadığı yer ve ne zamandır burada
yaşadığı
· Doğduğu yer
· Hastayı hekime getiren primer
yakınma(lar)
· Hastanın sekonder yakınması(ları)
· Primer ve sekonder yakınmaların
ayrıntılı öyküsü
· Primer ve sekonder yakınmalarla
direkt ilgisi olabileceğini düşündüğümüz ama hastanın ifade etmediği tüm
kulak burun boğaz ve baş-boyun yakınmaları sorulması ve öyküsü
· Hastanın primer ve sekonder
yakınmalarıyla direkt ilgisi olmasa da diğer tüm kulak burun boğaz ve
baş-boyun yakınmaların sorulması ve öyküsü
· Diğer sistemlerin öyküsü
· Özgeçmiş
1. Sistemik hastalıklar
2. Devamlı aldığı ilaçlar
3. Geçirdiği kaza veya ameliyatlar
4. Bu yakınmaları için o güne kadar
yaptırdığı tetkikler, aldığı tanılar ve tedaviler ile bu tedavilerden
yararlanma oranı
· Alışkanlıklar;
1. Sigara-alkol
2. Konuşma alışkanlığı
3. Yemek alışkanlığı
. Soygeçmiş
|
|
2.
FİZİK MUAYENE
Öncelikle muayene sırasında hastaya ne
yapılacağı açıkça belirtilmelidir. Bu hastanın kooperasyonuna, öğürme
refleksinin doğmamasına ve muayenenin tatmin edici olması açısından
gereklidir.
Kulak burun boğaz ve baş-boyun bölgesinin
diğer sistem muayenelerinden bazı farklılıkları mevcuttur. Bunlar:
1. Aydınlatma
2. Muayene yöntemi:
a. İnspeksiyon
i.
Aletsiz bakı
1. Primer bölgenin bakısı
2. Boynun bakısı
ii.
Aletli bakı
1. Direkt
2. İndirekt
b. Palpasyon
i.
Primer bölgenin palpasyonu (kulak, burun, oral kavite, farenks)
ii.
Boynun palpasyonu
3. Bölgeye özel fizyolojik durumlar:
a. Otonomik refleksler
b. Sekresyon
c. Kanlanma
d. Yoğun sensöriyel innervasyon
1. Aydınlatma:
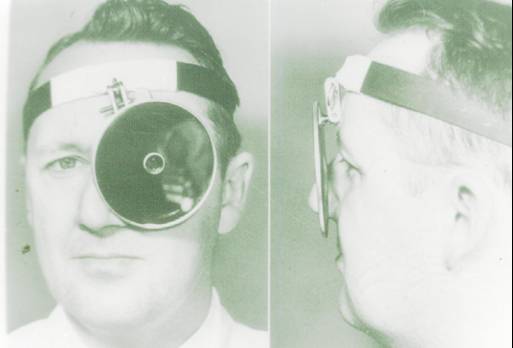 Mutlaka
muayene edeceğimiz bölgeyi aydınlatmaya gereksinimimiz vardır, ekstremite
veya batında olduğu gibi güneş ışığı veya parlak bir lamba ışığında
muayene yapamayız. Bu amaçla mutlaka alın aynası ile hastanın arkasındaki
sıcak ışık kaynağından gelen ışığı muayene edeceğimiz yere yönlendirmeyi
becerebilmeliyiz (Şekil-36). Mutlaka
muayene edeceğimiz bölgeyi aydınlatmaya gereksinimimiz vardır, ekstremite
veya batında olduğu gibi güneş ışığı veya parlak bir lamba ışığında
muayene yapamayız. Bu amaçla mutlaka alın aynası ile hastanın arkasındaki
sıcak ışık kaynağından gelen ışığı muayene edeceğimiz yere yönlendirmeyi
becerebilmeliyiz (Şekil-36).
Şekil-36 |
|
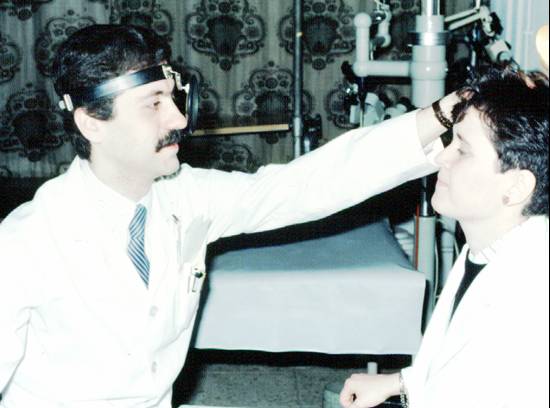 2.
Muayene Yöntemi: Klasik 4 muayene yönteminden (inspeksiyon, palpasyon,
perküsyon, oskültasyon) sıklıkla inspeksiyon ve palpasyonu kullanırız, 2.
Muayene Yöntemi: Klasik 4 muayene yönteminden (inspeksiyon, palpasyon,
perküsyon, oskültasyon) sıklıkla inspeksiyon ve palpasyonu kullanırız,
a. İnspeksiyon:
i. Aletsiz, çıplak gözle bakı (Şekil-37):
Dudakların normal, simetrik duruşu,
hareketleri ve rengi; dudak mukozası ve cildinin durumu ve yüzeyindeki
değişiklikler; dudakta ülserasyon ve endürasyon araştırılmalıdır.
Ağız kapalı ve dudaklar açık iken oklüzyon
ve dişlerin pozisyonuna bakılmalıdır. Çenenin konturları, simetrisi,
mandibula hareketleri ve temporamandibüler eklem fonksiyonları
değerlendirilmelidir.
Ayrıca tükürük bezlerinin kanallarının açıldığı ostiumlara da dikkat
edilmelidir.
Şekil-37 |
|
Çıplak gözle muayeneyi boyun yapılarını
gözden geçirerek bitirmeliyiz. Boyunda herhangi bir şişlik, lokal
enfeksiyon bulgusu (fistül ağzı, hiperemi, akıntı), skar ve pulzasyon olup
olmadığına bakılmalıdır.
ii. Aletle bakı;
1. Direkt;
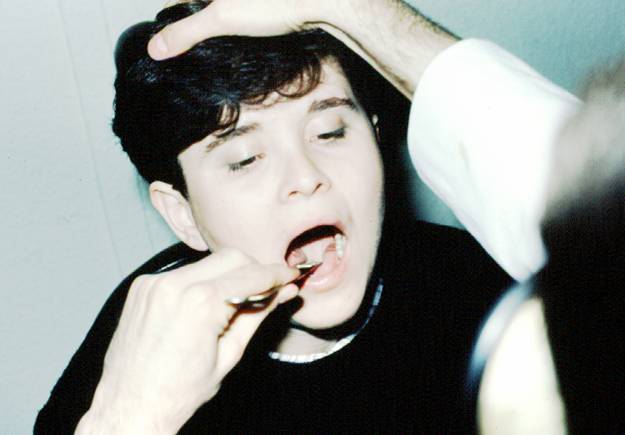
Aletle direkt bakıda sadece oral kavite ve orofarenksin büyük bir bölümü
muayene edilebilir. Oral kavite ve orofarenks için kullanılacak alet
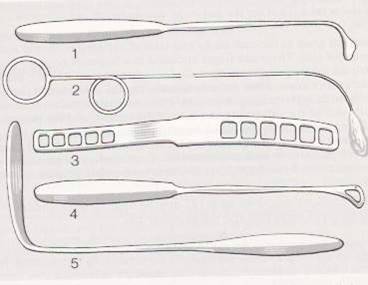
temelde dil basacağıdır (Şekil-38a). Bunun yanında Şekil-38b’de gösterilen
diğer aletlerde yardımcı olarak kullanılabilir. |
 |
 |
Aletle muayenede, alet mutlaka sağ ele alınmalı, sol el ise hastanın
başına konarak ona pozisyon vermelidir. Dil basacağı kullanılarak oral
kavite ve orofarenksin tüm alt anatomik bölgeleri ayrıntılı olarak gözden
geçirilmelidir. |
|
Şekil-38a |
Şekil-38b |
|
|
Bu amaçla;
· Alt ve üst dudağın mukozası,
· Yanak mukozası,
· Diş ve dişetleri (mandibula ve maksilla
arkusu),
· Retromolar trigon,
· Dilin dorsal ve ventral yüzü,
· Ağız tabanı,
· Sert damak,
· Yumuşak damak ve uvula,
· Palatinal tonsiller, ön ve arka tonsil
plikaları ve
· Orofarenks arka duvarına
mutlaka bakılmalıdır. Dil basacağı bile
kullanılsa orofarenkse ait olan dilköküne direkt bakıda ulaşılamaz. Bu
nedenle buraya indirekt yöntemle bakılmalıdır.
|
 |
 |
 |
|
Şekil-39a |
Şekil-39b |
Şekil-40 |
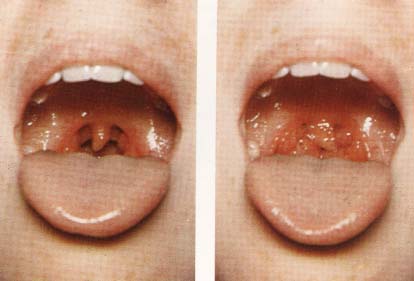
Özellikle orofarenks muayene edilirken,
öğürme refleksini uyandırmamak için dil basacağı dil korpusu dışında bir
yere (özellikle dilköküne) değdirilmemeli ve dil korpusu tam bastırabilmek
ve dişlerin seviyesinden kurtulabilmek için, dil basacağı yere 45 veya 90
derece açı ile dil korpusuna bastırılmalıdır. Ayrıca tüm oral kavitede
olduğu gibi dil içerde iken palatinal tonsiller muayene edilmelidir. Eğer
öğürme refleksi uyandırılırsa veya dil aşırı dışa doğru itilirse,
palatinal tonsiller birbirine yaklaşarak yalancı hipertrofik olarak
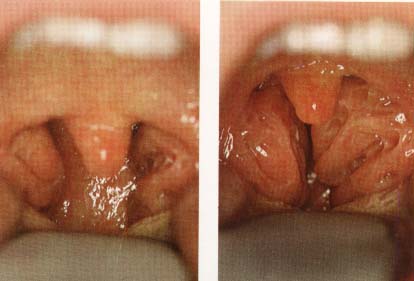
algılanabilir (Şekil-39a ve b).
Özellikle palatinal tonsiller incelenirken
bazen 2 dil basacağından da yararlanılabilir (Şekil-40). Bu arada kript
ağzından çıkabilecek materyale dikkat edilir.
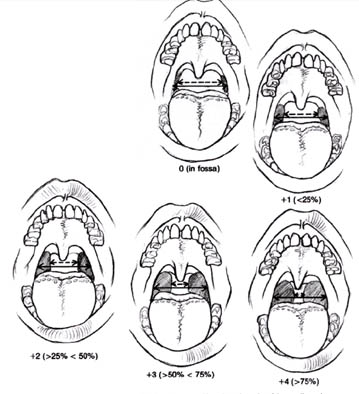
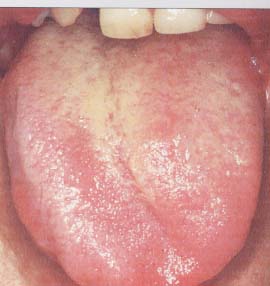
Tonsillerin boyutu (Şekil-41) ve tonsil fossasındaki bağ dokusu ile
ilişkisi (yapışık olup, olmadığı), tonsil plikalarındaki mukozanın
özellikleri ve rengi, tonsil yüzeyinin özellikleri ve rengi (eksuda, kript
içeriği, debris) not edilir. 2 taraf arasındaki tonsil boyutu
karşılaştırılır.
Şekil-41 |
|
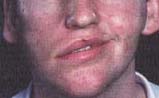
Direkt bakıda ayrıca;
· Dudak hareketlerine bakılarak 7.
kafaçiftinin (fasiyal sinir) (Şekil-42 ve 43)
· Çene hareketlerine bakılarak 5.
kafaçiftinin (trigeminal sinir) 3. dalının (mandibüler sinir),
· Dil hareketlerine bakılarak 12.
kafaçiftinin (hipoglosal sinir) (Şekil-44)
“K” dedirterek veya öğürme refleksi uyarılıp (orofarenks arka duvarına
dokunularak) yumuşak damak hareketlerine bakılarak 9. ve 10.
kafaçiftlerinin (glossofarengeal ve vagal sinirler) motor dalarlının
muayenesi yapılabilir. |
 |
 |
 |
|
Şekil-42 |
Şekil-43 |
Şekil-44 |
|
NOT: Oral kavite ve orofarenksin
muayenesi sırasında, varsa mutlaka diş protezleri çıkarılmalı ve dil ağız
içinde iken muayene yapılmalıdır.
2. İndirekt, ayna muayenesi;
Her ne kadar iyi aydınlatsak da, yardımcı
alet kullansak da direkt bakıda görmeyeceğimiz alanlar mevcuttur. Bu
alanlar:
· Nazofarenks,
· Dilkökü,
· Hipofarenks ve
· larenks’tir.
Bu nedenle buraları görmek için indirekt,
ayna muayenesine gereksinim duyarız ve bu amaçla;
· indirekt nazofarengoskopi (posterior
rinoskopi) ve
.
indirekt hipofarengsokopi / larengoskopi yaparız.
|
|
İndirekt laringoskopi, hipofaringoskopi: |
|
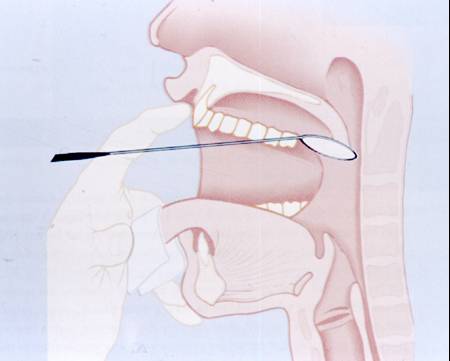 Dil
sol elin orta ve baş parmak arasına alınır. İşaret parmağı ile üst dudak
ve çene yukarı ve arkaya doğru itilir. Alt dişler tarafından frenulumun
zedelenmemesi için dil dikkatlice dışarı çekilmelidir. Alın aynasından
gelen ışık yumuşak damak seviyesine düşürülür. Larenks aynası (6-7 numara)
vücut ısısına girdiğinde buğulanmaması için, bir ısı kaynağında ısıtılır
ve ağız içine sokulmadan önce mutlaka ele değdirilerek aşırı sıcak olup
olmadığı kontrol edilir. Sonra uvulaya değecek şekilde içeri sokulur
(Şekil-45). Dil
sol elin orta ve baş parmak arasına alınır. İşaret parmağı ile üst dudak
ve çene yukarı ve arkaya doğru itilir. Alt dişler tarafından frenulumun
zedelenmemesi için dil dikkatlice dışarı çekilmelidir. Alın aynasından
gelen ışık yumuşak damak seviyesine düşürülür. Larenks aynası (6-7 numara)
vücut ısısına girdiğinde buğulanmaması için, bir ısı kaynağında ısıtılır
ve ağız içine sokulmadan önce mutlaka ele değdirilerek aşırı sıcak olup
olmadığı kontrol edilir. Sonra uvulaya değecek şekilde içeri sokulur
(Şekil-45).
Şekil-45 |
|
Ayna ve hasta başı hareket ettirilerek
hipofarenks ve larenksin çeşitli bölümleri muayene edilir. Bu arada
aynanın dilkökü ve farenks arka duvar mukozasına değmemesine dikkat
edilmelidir. Yoksa öğürme refleksi olabilir. Hastaya “i” dedirttirilerek
epiglotun daha dik durması sağlanıp, larenks daha iyi görülebilir. Ayrıca
hastaya “i” dedirterek kord hareketleri de gözlemlenir. Öğürme refleksi
aşırı hassas olan hastalarda topikal anestezi kullanılabilir.
İndirekt larengoskopi / hipofarengposkopide
şu alanlar muayene edilmelidir:
· Orofarenks: Dilkökü, her iki vallekula,
epiglotun lingual yüzü.
· Hipofarenks: Priform sinüsler, hipofarenks
arka duvarı, postkrikoid alan.
· Hipofarenks ile larenks arası sınır:
Glossoepiglottik ve ariepiglottik kıvrımlar.
.
Larenks: Epiglot, aritenoid kıkırdaklar, ventriküler bandlar, vokal
kordlar ve ventrikül, subglottis.
İndirekt nazofarengoskopi (Posterior
rinoskopi): |
|
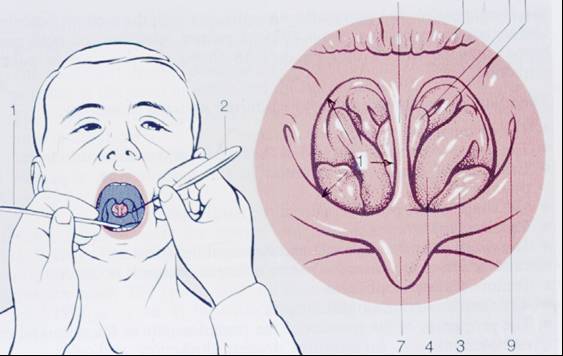 Bu
muayene tekniği için fazla miktarda alıştırma yapmak ve hasta ile iyi
koopere olmak gerekir. Sol eldeki dil basacağı ile dil korpusuna
bastırılarak dil, yumuşak damak ve farenks arka duvarı arasındaki mesafe
arttırılır. Ayna farenks mukozasına değdirilmemelidir, yoksa öğürme
refleksi doğar (Şekil-46). Bu
muayene tekniği için fazla miktarda alıştırma yapmak ve hasta ile iyi
koopere olmak gerekir. Sol eldeki dil basacağı ile dil korpusuna
bastırılarak dil, yumuşak damak ve farenks arka duvarı arasındaki mesafe
arttırılır. Ayna farenks mukozasına değdirilmemelidir, yoksa öğürme
refleksi doğar (Şekil-46).
Şekil-46
|
|
 Eğer
yumuşak damak gergin kalıp, nazofarenksin görülmesini engellerse, hastaya
burundan soluması, burun çekmesi veya “ha” demesi öğütlenir. Böylece
yumuşak damak gevşeyerek olarak nazofarenksin görülmesine izin verir.
Nazofarenks aynası (4-5 numara) bir ısı kaynağında ısıtıldıktan ve
sıcaklığı kontrol edildikten sonra ağız içine sokularak nazofarenkse görüş
sağlanır. Ayna hareket ettirilerek nazofarenksin çeşitli kısımları
gözlemlenir. Normal yapıları lokalize etmek ve oryantasyon için orta
hattaki septum arka vertikal kenarı (vomer) referans noktası olarak
kullanılabilir. Eğer öğürme refleksi aşırı ise topikal anestezik ajan
kullanılabilir. Eğer bu yöntemle nazofarenks görüntülenemezse palatal
retraksiyon (Velotraksiyon) veya endoskopi yapılır (Şekil-47). Velotraksiyon için mutlaka topikal anestezi gereklidir ve bunu takiben 2
adet kauçuk kateter veya aspirasyon tüpü her iki nazal kaviteden
geçirilir. Oral kavite ve nazal kaviteden çıkan birer uç bir forseps ile
tutulup öne doğru çekildiğinde, yumuşak damak öne doğru gelir ve
nazofarenks kolaylıkla görülür. Eğer
yumuşak damak gergin kalıp, nazofarenksin görülmesini engellerse, hastaya
burundan soluması, burun çekmesi veya “ha” demesi öğütlenir. Böylece
yumuşak damak gevşeyerek olarak nazofarenksin görülmesine izin verir.
Nazofarenks aynası (4-5 numara) bir ısı kaynağında ısıtıldıktan ve
sıcaklığı kontrol edildikten sonra ağız içine sokularak nazofarenkse görüş
sağlanır. Ayna hareket ettirilerek nazofarenksin çeşitli kısımları
gözlemlenir. Normal yapıları lokalize etmek ve oryantasyon için orta
hattaki septum arka vertikal kenarı (vomer) referans noktası olarak
kullanılabilir. Eğer öğürme refleksi aşırı ise topikal anestezik ajan
kullanılabilir. Eğer bu yöntemle nazofarenks görüntülenemezse palatal
retraksiyon (Velotraksiyon) veya endoskopi yapılır (Şekil-47). Velotraksiyon için mutlaka topikal anestezi gereklidir ve bunu takiben 2
adet kauçuk kateter veya aspirasyon tüpü her iki nazal kaviteden
geçirilir. Oral kavite ve nazal kaviteden çıkan birer uç bir forseps ile
tutulup öne doğru çekildiğinde, yumuşak damak öne doğru gelir ve
nazofarenks kolaylıkla görülür.
Şekil-47 |
|
İndirekt nazofarensgoskopide şu normal
anatomik yapılara dikkat edilmelidir:
-
Septum arka kenarı
/ vomer
-
Koanalar
-
Alt ve orta
konkanın arka kuyrukları
-
Nazofarenks üst
duvarı (sfenoid sinüsün tabanı)
-
Nazofarenks arka
duvarı ve buradaki lenfoid doku
-
Nazofarenks yan
duvarında;
-
Östaki boursu
ağzı,
-
Tubal tonsiller
-
Rosenmüller
çukuru
-
Yumuşak damağın
nazofarengeal yüzü.
Bu bölgelerde aşağıda belirtilen patolojik
özelliklere bakılmalıdır:
· Koanaların açıklığı ve genişliği
· Alt ve orta konkaların arka uçlarının
şekli, hipertrofisi
· Nazofarenkde deformite veya skar bulgusu
(örn. travma)
· Nazal septumun arka kenarının şekli,
deviasyon
· Nazal kavite arka kısmını dolduran veya
nazofarenkse taşan nazal polip
· Her 2 tuba östaki ve Rosenmüller
fossanın şekli, simetrisi
· Çocuklarda büyümüş adenoid ile
nazofarenksin obstrüksiyonu
· Nazofarenks tümörleri
· Konada anormal sekresyon
. Nazal kavite arka
kenari ve nazofarinks mukozasının nem, kuruluk, kalınlık ve rengi gibi
özellikleri.
|
|
b. Palpasyon:
i. Oral kavite, farenks ve tükürük bezlerinin palpasyonu |
|
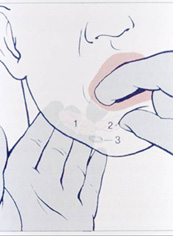 İnspeksiyonu takiben, bir ele eldiven giyilerek, hastanın öğürme
refleksinin izin verdiği ölçüde, mutlaka: İnspeksiyonu takiben, bir ele eldiven giyilerek, hastanın öğürme
refleksinin izin verdiği ölçüde, mutlaka:
Şekil-48 |
|
Sadece infiltratif ve submukozal lezyonlar
veya ülsero-vejetan olup infiltratif parçası da olan patolojiler palpe
edilmeden tam olarak değerlendirilmemiş olur. Ayrıca endoskopi öncesi,
özellikle adenoid vejetasyon tanısında “nazofarenks tuşesi” de yapılır
iken, günümüzde endoskopi ile bu bölgeyi rahat gördüğümüzden hastayı
rahatsız edici bu muayeneyi uygulamamaktayız.
ii. Boynun palpasyonu |
|
 Boyun
palpasyonu genellikle hastanın arkasına geçilerek yapılmalıdır. Aynı anda
iki taraflı karotis refleksini uyarmamak ve senkoba neden olmamak için
boynun iki tarafı aynı anda palpe edilmemelidir. Önce sağ, sonra sol
lateral kısım palpe edilmeli, en son ise boyun orta kısmı palpe edilerek
muayene bitirilmelidir. Boyun
palpasyonu genellikle hastanın arkasına geçilerek yapılmalıdır. Aynı anda
iki taraflı karotis refleksini uyarmamak ve senkoba neden olmamak için
boynun iki tarafı aynı anda palpe edilmemelidir. Önce sağ, sonra sol
lateral kısım palpe edilmeli, en son ise boyun orta kısmı palpe edilerek
muayene bitirilmelidir.
Boyun laterali palpe edilirken, boyun o
tarafa ve öne doğru hafifçe eğilir. Bu manevra ile sternoklaeidomastoid
kasın gevşemesi ve bu kas altındaki patolojilerin daha rahat palpe
edilmesi sağlanmış olur. Bir sistematizm içinde submental bölgeden
başlanarak tüm lenf nodu grupları palpe edilir (Şekil-49).
En son boyun orta hattı, tiroid kıkırdak, larengeal krepitasyon ve tiroid
bezi palpe edilir.
Şekil-49
|
|
Boyunda bir kitle saptanğında bu kitlenin şu
özelliklerine dikkat edilmelidir:
1. Topografik lokalizasyon;
·
Boyun orta hattı
·
Zone-I
·
Submental bölge
·
Zone-VI
·
Prelarengeal bölge
·
Pretarakeal bölge
·
Suprasternal bölge
·
Boyun laterali
·
Zone-I
·
Submental bölge
·
Zone-II
·
Submandibuler bölge
·
Zone-III
·
Üst juguler bölge
·
Zone-IV
·
Orta juguler bölge
·
Zone-V
·
Alt juguler bölge
·
Supraklavikuler bölge
·
Arka üçgen bölgesi
·
Suboksipital bölge
·
Retroauriküler bölge
·
Preauriküler bölge
2. Şekil ve boyut
3. Mobilite;
·
Mobil
· Vertikal aksda
· Horizontal aksda
.
Semimobil
·
Fikse
· Derin dokulara fikse
· Cilde fikse
4.
Kıvam;
·
Kistik
·
Fluktuan
·
Yumuşak
·
Elastik
·
Sert
5. Lokal enfeksiyon bulguları;
·
Fistülizasyon
·
Isı artışı
·
Hiperemi
.
Ağrı
6. Hassasiyet;
·
Spontan
·
Palpasyonla
·
Yutkunmakla
7. Pulzasyon;
·
Yok
·
Var
·
Direkt pulzasyon
·
Yansıyan
8. Sınırlar;
·
Düzenli, çevre yapılardan iyi ayırt edilebilen
·
Düzensiz, çevre yapılardan iyi ayırt edilemeyen
9. Lobulite;
·
Uniloküler
·
Multilokuler
·
Paket tarzında |
|
3. Bölgeye özel fizyolojik
durumlar:
· Otonomik refleksler:
Oral kavite ve farenks de dahil olmak üzere,
KBB ve Baş-Boyun bölgesi otonomik reflekslerin çok yoğun olduğu bölgedir.
Bu nedenle hastayı muayene ederken hem istenmeyen reaksiyonlar gelişebilir
(senkop, aritmi, taşikardi gibi), hem de hastanın öğürme refleksi,
uyanarak muayenemiz güçleşebilir. Bazen hastaların öğürme refleksi çok
aşırı olup, biz uyarmadan bile muayeneyi engelleyebilir. Bu durumda
topiakl anestezik maddelerden yararlanmak lazımdır.
· Sekresyon:
Bu sahada sekresyonları çok olması,
sekresyonla bulaşan bazı hastalıkların (örneğin, hepatit-B) ve muayene
ederken hastanın ekspirasyon havasını bize doğru vermesi nedeniyle de
solunum havası ile bulaşan hastalıkların (örneğin, tüberküloz) bulaşmasına
neden olabilir. Bu nedenle:
a. Hasta-hekim
b. Hasta-sağlık personeli ve
c. Hasta-hasta
bulaşmalarına karşı önlem almamız
gereklidir.
· Kanlanma ve yoğun sensöriyel
innervasyon:
Bu bölgelerin yoğun kanlanmasından ve
sensöriyel innervasyonundan dolayı, eğer muayeneyi uygun yapmayacak
olursak, hemorajilere ve ciddi ağrılara neden olabiliriz.
Hastanın KBB ve Baş-Boyun muayenesi
bittikten sonra mutlaka sistemik muayenesi de yapılmalı ve özellikle
direkt ilgili olabilecek aşağıdaki sistemler dikkatle gözden
geçirilmelidir:
- Respiratuar sistem
- Gastrointestinal sistem
- Lökomotor sistem
- Nörolojik muayane
– Kraniyal sinirler
– Periferik sinirler
-
Dermatolojik muayene
|
|
3.
ENDOSKOPİ |
|
Son yıllarda soğuk ışık kaynaklı endoskobik yöntemlerin gelişmesi, diğer
tıp branşlarında olduğu gibi ilgi alanı genellikle karanlık alanlar olan
KBB branşını da çok etkilemiş ve direkt bakıda göremediğimiz ve bazen
indirekt ayna muayenesinde zorlandığımız bölgelerin endoskopi ile rahat ve
ayrıntılı bir şekilde görülmesi mümkün olmuştur. |
  |
 |
 |
|
Şekil-50a
Şekil-50b |
Şekil-51 |
Şekil-52 |
|
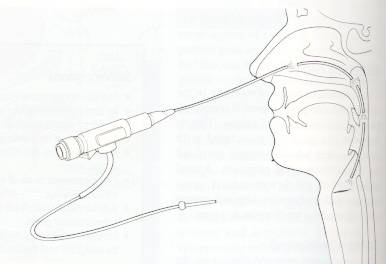
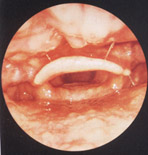
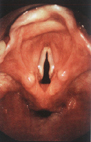
Fleksibl (Şekil-50a) ve/veya rijit (Şekil-50b) endoskoplar ile, ayna ile
indirekt olarak muayene ettiğimiz nazofarenks, dilkökü (Şekil-51),
hipofarenks ve larenksi (Şekil-52) ayrıntılı görmek mümkündür.
|
|
Endoskobik yöntemler sadece bize sadece zor
görülen yerlerin ayrıntılı görülebilme avantajını değil, aynı zamanda;
· Görüntülerin resim veya film şeklinde
kaydı ile;
a. gerektiğinde hekimle arası veya
disiplinler arası konsültasyon yapılabilmesi
b. gerektiğinde hastaya hastalığının
açıklanabilmesi,
c. tedavi öncesi ve sonrası durumun
değerlendirilebilmesi,
d. eğitim ve tıbbi çalışmalarda
kullanılabilmesi ve
· Endoskopi yardımı ile cerrahi tedavi
yapılabilmesi (özellikle burun, sinüs ve larenks ameliyatlarında)
Avantajlarını da getirmektedir.
|
|
4.
RADYOLOJİ
Bu bölgelerin patolojilerinde istenebilecek
radyolojik tetkikler şunlardır:
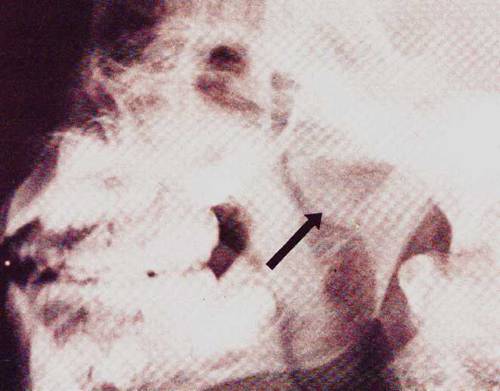
1. Direkt radyolojik incelemeler;
mandibula grafisi (Şekil-53a), lateral
nazofarenks grafisi (Şekil-53b) gibi
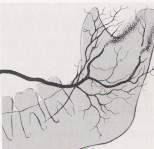
2. Kontrastlı grafiler;
baryumlu pasaj grafisi (Şekil-54a),
siyalografi (Şekil-54b)
3. Ultrason,
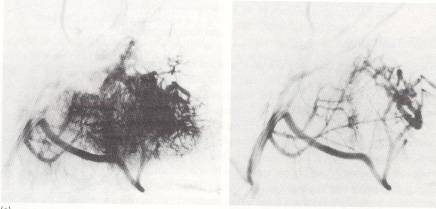
4. Anjiyografi,
vasküler lezyonlarda tanı (Şekil-55a) ve
tedavi (embolizasyon) (Şekil-55b) amaçlı
5. Sintigrafi,
tiroid, tükürük bezi patolojilerinde ve
malign hastalıklarda kemik metastazını saptamak için
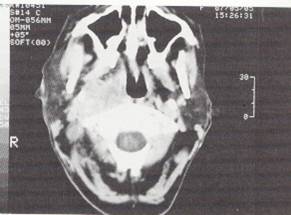
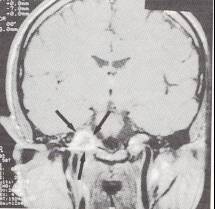
6. Bilgisayarlı tomografi (Şekil-56)
Manyetik rezonans görüntüleme (Şekil-57)
|
|
 |
 |
|
|
Şekil-53a |
Şekil-53b |
|
|
 |
 |
|
|
Şekil-54a |
Şekil-54b |
|
|
 |
|
Şekil-55a |
Şekil-55b |
|
 |
 |
|
|
Şekil-56 |
Şekil-57 |
|
|
|
|
|
|
5.
MİKROBİYOLOJİ
Bu amaçla 2 temel tetkik yöntemlerine
başvurulabilir:
1. Kültür:
· Bakteri
· Mantar
· Virüs
Enfektif olaylarda kültür hem sorumlu ajanı
saptamak, hem de onun antibiyotik duyarlılığını (Antibiyogram) belirlemek
için yapılmaktadır. Ancak akut enfeksiyonlarda genellikle kültüre
başvurulmadan, o enfeksiyona neden olabilecek olası mikroorganizmaları
kapsayan ilaçlarla tedavi (amprik tedavi) yoluna gidilmektedir.
2. Serolojik tetkikler:
· Viral;
i.
Paul-Bunnel
ii.
Ebstein-Barr virusu
iii.
Sitomegalovirus
· Bakteriyel
· Diğer
i.
Klamidya
ii.
Toksoplazma
|
|
 6.
PATOLOJİ 6.
PATOLOJİ
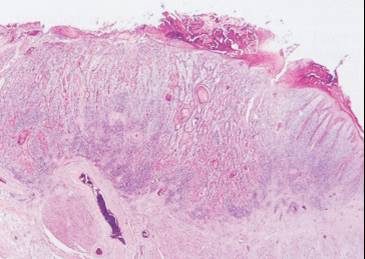
Patolojik incelemeler
için örnek 2 türlü alınabilir:
1-
Doku örneği(Şekil-58);
Doku örneği hastadan;
olarak alınabilir.
Şekil-58
|
|
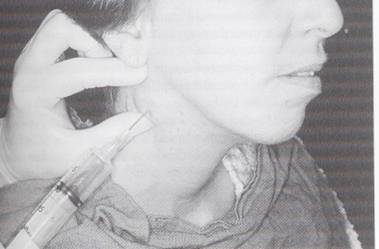
2- Hücre örneği /
“İnce İğne Aspirasyon Sitolojisi”
|
|
 |
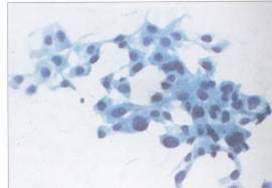 |
Üzerindeki cilt veya mukozanın sağlam olduğu her türlü
kitleden açık biyopsi öncei mutlaka ince iğne
aspirasyon sitolojisi yapılmalıdır (Şekil-59a ve b). |
|
Şekil-59a |
Şekil-59b |
|





