|
SEMPTOM ve BULGULAR
|
|
Prof.Dr. Levent ERİŞEN |
|
Oral Kavite ve Orofarenks Hastalıklarında Görülen
Semptom ve Bulgular: |
|
- Ağrı
-
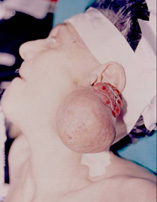
Şişlik / kitle (Şekil-60)
- Ülser / hemoraji
(Şekil-60)
-
Tat duyusu bozuklukları
- Diş / protez sorunları
- Renk değişiklikleri
- Konuşma bozuklukları
disartikülasyon
- Fetor oris / halitozis
- TükÜrük salgısı
değişiklikleri
-
Boyunda şişlik / lenfadenopati
- Disfaji
- Dispne
- Glossodinia
- Dil yüzeyi
değişiklikleri
- Trismus
- Tortikollis
- Uyku sorunları
- Sistemik ve
dermatolojik hastalıklarda görülen bulgular
|
|
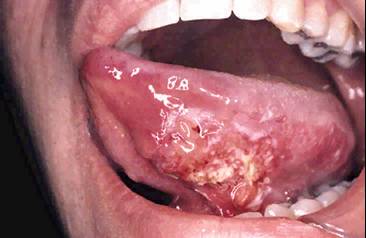 Bunlar
içinde: Bunlar
içinde:
- Ağrı
- İyileşmeyen yara
- Yeni lokalize veya
yaygın şişlik
- Mukozal
yüzeylerin görünümünde değişiklik
- Halitozis
- Çiğneme, yutma ve
soluma fonksiyonlarında değişiklik ve
- Kilo kaybı
özellikle malignite açısından dikkat edilmesi gerekli
semptom ve bulgulardır.
Şekil-60
|
|
Nazofarenks Hastalıklarında Görülen Semptom ve
Bulgular:
- Burun tıkanıklığı
- Burun / geniz akıntısı
- Epistaksis
- Boyunda LAP
- Kraniyal sinir
tutulumları
- Uyku sorunları
- Kulak sorunları
- Tekrarlayan üst ve alt
solunum yolu enfeksiyonları
- Konuşma bozuklukları
- Koku bozuklukları
- Trismus
Nazofarenks
malignitesini düşündürecek özellikle dikkat edilmesi
gerekli semptom ve bulgular ise:
- Sert, fikse boyun
kitlesi
- Şiddetli ağrı
- Unilateral epistaksis
- Unilateral pürülan
burun akıntısı
- Unilateral effüzyonlu
otitis media ve
- Unilateral iletim tipi
işitme kaybı’dır.
Hipofarenks ve Servikal Özefagus Hastalıklarında
Görülen Semptom ve Bulgular:
- Ağrı
– Odinofaji
– Yansıyan otalji
– Retrosternal
- Disfaji
- Regürjitasyon
- Hematemez
- Reflü
- Fetor oris
- Boyunda şişlik
- Disfoni
- Dispne
- Kilo kaybı
- Uyku sorunları
Tükürük Bezleri Hastalıklarında Görülen Semptom ve
Bulgular:
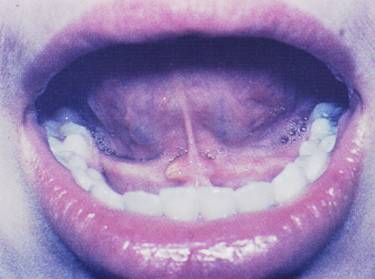
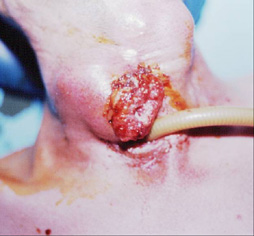
- Şişlik (Şekil-61)
– Başlangıç
– Süreç
– Yemeklerle
ilgisi
– Eşlik eden
semptomlar
- Lokal enfeksiyon
bulguları
– Ciltte
kızarıklık ısı artışı
– Fistül,
süpürasyon
– Hassasiyet
- Ağrı
- Ülserasyon
- Kserostomi
- Sialore
- Pityalism
- Fasiyal paralizi,
parezi
- Boyunda kitle,
lenfadenopati
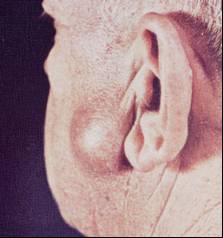 Bunlar
içinde tükürük bezi lokalizasyonunda şişlik ile
birlikte: Bunlar
içinde tükürük bezi lokalizasyonunda şişlik ile
birlikte:
-
Şişliğin cilde
veya derin dokulara fiksasyonu,
-
Ağrı,
-
Ülserasyon,
-
Fasiyal sinir
paralizisi veya parezisi,
-
Boyunda kitle,
lenfadenopati
yakınma ve bulguları da varsa,
tükürük bezi malignitesinden şüphelenmek
gereklidir.
Şekil-61
|
|
AĞRI:
-
Süreç
-
Lokalizasyon
-
Ortaya çıkışı
– Spontan
– Yutkunurken / “ODİNOFAJİ”
– Çiğnerken |
|
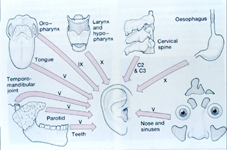 Yansıyan
otalji; Yansıyan
otalji;
- 5. kafaçifti yolu ile;
burun ve paranazal sinüslerden, nazofarenksten, diş ve
çeneden ve tükürük bezlerinden,
- 2. ve 3. servikal
sinirler yolu ile; servikal disk ve vertabralardan,
- 9. ve 10. kafaçifti
yolu ile; orofarenksden, hipofarenksden, dilden
kaynaklanabilir.
Şekil-62
|
|
|
|
Önemli Not:
40 yaş üstü bir hastada inatçı tek taraflı boğaz ve
kulak ağrısı aksi ispatlanana kadar “FARENKS
KANSERİ”
varsayılmalıdır.
|
|
Yansıyan otalji
nedenleri
1.
Trigeminal sinir
yoluyla:
· Burun ve paranazal
sinüs lezyonları;
· Rinosinüzitler,
özellikle maksiller ve sfenoidal
· Nazal kavitede kontakt
mukoza alanları
· Nazofarenks
lezyonları;
· Ülserasyonlar ve/veya
neoplazmlar
· Akut nazofarenjit
· Adenoidektomi sonrası
· Diş ve çene
lezyonları;
· Çeneye gömülü molar
diş, özellikle alt çenede
· Dental taşıyıcılar
· Apikal apseler
· Maloklüzyon
· Temporomandibuler
eklem hastalıkları, özellikle artiriti
· Tükürük ve bezi ve
kanallarının lezyonları;
· Akut enfeksiyonlar
· Sialolityazis
· Sfenopalatin
nöralji.
2.
Vagus ve glossofarengeal
sinir yoluyla:
· Orofarenks
lezyonları;
· Akut farenjit ve
tonsillitler
· Peritonsiller,
parafarengeal veya retrofarengeal apseler
· Tonsillektomi sonrası
· Tüberküloz lezyonu
ülserasyonları
· Neoplazmlar
· Larengofarenks
lezyonları;
· Epiglotit
· Tüberküloz lezyonu
ülserasyonları
· Neoplazmlar
· Dil lezyonları;
· Uzun stiloid
çıkıntı,
· Glossofarengeal
nöralji.
3.
İkinci ve üçüncü
servikal spinal sinirler yoluyla:
· Servikal disk
lezyonları,
· Servikal vertebra
artiritleri,
· Fibrozitler
Oral kavitede ağrının en
sık nedeni diş hastalıklarıdır. Çürük dişler çiğneme
sırasında veya ısı değişikliklerinde ağrıya neden
olur. Periodontal hastalıklar da diş fırçalaması
sırasında ağrıya ve çürüyen gıda debrislerinin
birikimi ile halitozise neden olur. Uygun olmayan veya
anormal ağız kapanmasına neden olan diş protezleri de
ağrı yapabilir. Dişleri içeren alveoler çıkıntılardaki
atrofi de protezlerin ağrı oluşturmasına neden olur ve
yaşlı hastalarda sıklıkla görülür. Eğer diş kökü sinüs
içine doğru uzanıyorsa, maksiller sinüzit de diş
ağrısına neden olabilir. Malign hastalıklara bağlı
ağrı şiddetli ve sabittir.
BOĞAZ AĞRISI:
Boğaz ağrısı belki de tıp alanında en sık görülen
semptomdur. Hastalar bu terimi boğazda kuruluktan
gerçek ağrıya kadar her türlü yakınmayı ve hissi ifade
etmek için kullanırlar. Onun için anamnezin ilk
aşamasında boğaz ağrısı yakınmasının gerçek tanımının
ve özelliklerinin kesin öğrenilmesi önemlidir. Bu
yakınmanın temel özelliği ağrı olabilir, ancak şiddeti
sıvı, katı ve bazen tükürüğün yutulması ile
etkilenebilir. Bu yakınmanın değerlendirilmesinde,
nedenler açısından erişkin ve çocuk popülasyonunun
ayrı tutulması daha yararlıdır.
|
|
Boğaz Ağrısı
Etyolojisi: ÇOCUKLAR:
- Akut farenjitis
- Akut tonsillitis
- Enfeksiyöz mononükleoz
- Kan hastalıkları
- Difteri
ERİŞKİNLER; Akut, -
Tonsillitis
- Farenjitis
- Peritonsiller abse
- Kandidiyazis (AIDS)
Kronik,
- Tonsillitis
- Farenjitis (Tütün, alkol)
- Gastrik reflü
- Vitamin eksiklikleri
- Uzun stiloid proçes
Erişkinlerde boğaz
ağrısı: Farenksin akut enflamatuar lezyonları
çok sıktır ve bu patolojilerde antibiyotikle veya
onsuz (çoğu zaman) immün sistem etken organizmayı
genellikle ortadan kaldırdığından hızla iyileşme olur.
Ancak erişkinlerde kronik boğaz ağrılarının nedeni
daha karışık olabilir.
Akut boğaz ağrısı:
Enfektif olaylar:
Üst solunum yolunun viral enfeksiyonları, farenksi
etkileyen bazı patolojilere sıklıkla eşlik eder.
Streptokok farenksi sıklıkla sekonderden daha çok
primer olarak etkileyen bir organizmadır. Klinik
olarak hasta boğaz ağrısından yakınır. Servikal
lenfadenopati ve ateş sıklıkla vardır.
Eğer viral orijinli ise
değişik ölçülerde burun sorunları (rinit) ve göğüs
enfeksiyonuna bağlı prodüktif öksürük de vardır.
Farengeal duvarlarda mükopürülan akıntının bulunması
bakteriyel orijini düşündürür. Boğaz sürüntüleri her
zaman faydalı olmasa da bakteriyel enfeksiyonu ekarte
ettirebilir.
Kandida enfeksiyonları
da boğaz ağrısına neden olur ve diabet, radyoterapi ve
kemoterapi alan hastalar, lenfomalı hastalar gibi
ümmün sistemi baskılanmış kimselerde ender değildir.
AIDS de bu tür mantar infeksiyonu riskini artırır.
Tanı tipik muayene görünümü ve kültür ile yapılır.
Peritonsiller Abse:
Tonsil küpsülü ile superior farengeal kaslar arasında
pü birikimidir. Abse öncesi bir sellülit evresi olur.
Hasta tek taraflı boğaz ağrısı ve disfajiden yakınır.
Bu tükrüğün bile yutulamamasına ve ağızdan salya
aksamına neden olabilir. Ses “Sıcak Patetes Sesi”
özelliği kazanır. Trismus çok belirgindir ve
orofarenksin görülmesi güçleşir. İpsilateral otalji ve
servikal adenopati diğer bulgulardır. En belirgin
klinik bulgu, uvula kökünü karşı tarafa itecek şekilde
unilateral tonsiller enflamasyondur.
Diğer Patolojiler:
Kan hastalıkları boğaz ağrısına neden olabilir.
Agranülositozis ve akut lösemiler immün sistemi
baskılayarak ağız boşluğu ve farenksde ülserlere ve
nekrozlara neden olabilir. Ağrı bu durumda genellikle
şiddetlidir ve kanama eşlik edebilir. AIDS de
rekürrent tonsilit veya farenjit ile kendini
gösterebilir.
Kronik boğaz ağrısı:
Kronik boğaz ağrılı bir erişkin hastada öncelikle
orak kavite veya farenksde malignite ekarte
edilmelidir. Eşlik eden kilo kaybı, disfaji, ses
kısıklığı ve yoğun alkol ile tütün kullanımı gibi ana
semptomlar malignite şüphesini güçlendirir.
Erişkinde boğaz
ağrısının en sık nedeni kronik farenjitdir. Bu
enflamasyon multifaktöriyeldir ve genellikle non-enfektifdir.
Mide asidi reflüsü ile olan farengeal irritasyona
bağlı devamlı boğaz ağırsı olabilir. Kronik
rinosinizütlere bağlı kronik farenjitler de
görülebilir. Yine çeşitli nedenlerle burun tıkanıklığı
olan ve ağız solunumu yapan kişilerde de kronik
farenjit gelişebilir. Bu tür internsek faktörler
dışında ekstrensek faktörler de bu patolojiye neden
olabilir. Bunların başında gelen tütün ve alkol
kullanımı özellikle farengeal mukozada irritan etki
yapar. Ayrıca pasif sigara içiciliği, hava kirliliğ,
aşırı sıcasoğuk veya kuru ortam, tozlu-kirli
ortamlarda bulunmak da kroink irritasyon ile kronik
farenjite neden olabilir.
Çocuklarda boğaz
ağrısı: Genç çocuklar sıklıkla boğaz
ağrısından yakınırlar ve bunların hemen hepsi
akuttur.
Akut boğaz ağrısı:
Viral infeksiyonlar:
Viruslar belkide boğaz ağrısının büyük bir
bölümünü oluşturur. Viral farenjitis
genellikle aynı virusun neden olduğu burun ve trakea
gibi diğer solunum sistemini bölgelerinin enfeksiyonu
ile birliktedir. Onun için hastanın ek olarak burun
yakınmaları ve öksürük gibi ek semptomları vardır. Bu
olgularda göreceli olarak normal görünümlü bir tonsil
vardır. Bunlarda antibiyotiğe gerek yoktur.
Tonsillitis: Akut
bakteriyel tonsilit tamamen farklı bir klinik tablo
çizer. Çocuk sistemik olarak kötü görünür, disfaji,
halitozis, ateş ve servikal lenfadenopati vardır. Tanı
tonsillerin görünümü ile konabilir. Benzer görünüm
veren ender birkaç hastalık ekarte edilmelidir. Ayrıca
tanıda difteri ve kan hastalıkları unutulmamalıdır.
Enfeksiyöz
Mononükleoz: Glandüler Ateş “Glandular Fever”
alarak da adlandırılır. Sıklıkla 10-20 yaş arasında
görülür ve akut boğaz ağrısı ile karşımıza çıkar.
Tonsiller bütün olarak büyümüşlerdir ve membranöz bir
eksuda ile kaplıdırlar. Servikal lenfadenopati vardır
ve palatal peteşi olabilir. Bazen hepatosplenomegali
palpe edilebilir. Tanı periferik yaymada atipik
lenfositlerin bulunması ile konur. Çoğu olguda pozitif
monospot veya Paul-Bunnell testi vardır. Tedavi
semptokatikdir. Antibiyotik gereksizdir ve eğer
streptokokkal infeksiyon sanılıp aminopenisilin
verilirse deri döküntüleri oluşabilir.
|
|
ÖNEMLİ
NOT:
· Akut boğaz ağrılarının
çoğu viral orijinlidir.
· Bakteriyel tonsillit,
tonsillere ve hastanın genel durumuna, öyküsüne ve
fizik muayene bulgularına bakılarak genellikle doğru
olarak tanınabilir.
· Peritonsiller apse
çocuklarda daha enderdir.
· Antibiyotikler gerçek
bakteriyel tonsilitin doğal seyrini kısaltır.
· Ülseromembranöz
tonsillitde altta kan hastalığı yatabilir.
· Kronik boğaz ağrılı
bir erişkinde malingnite ekarte edilmelidir.
·
10-20 yaşlarında bir hastada özellikle tonsillerde
membranöz bir eksuda varsa enfeksiyöz mononükleoz
düşünülmelidir.
|
|
DİSFAJİ:
- Katı
gıdalarla Obstrüksiyon
- Sıvı
gıdalarla Nöromüsküler
- Suprasternal
yerleşimli Hipofarenks kökenli
-
Retro-substernal yerleşimli Özofagus
|
|
ÖNEMLİ NOT:
· Boğazda uzun süreli
bazı şeylerin varlığını hissetmek tam ve ayrıntılı bir
incelemeyi gerektirir.
· Hastanın gerçek
disafjisinin olup olmadığı şüphelenmenin ötesinde
ısrarla araştırılmalıdır.
· Mutlaka eşlik eden
kardinal semptomlar sorulmalıdır.
· Akut disfaji
genellikle enflamatuar olaylarda görülür. Fakat
özellikle çocuklarda yabancı cisim ekarte edilmelidir.
· Kronik disfajili tüm
olgularda baryumlu grafi normal olsa bile endoskopi
gerekir.
· Disfajiye neden olan
nörolojik hastalıkların tedavisi zordur.
· Özofageal
striktürlerin gerçekten benign olduğunun saptanması
için biyopsi esastır.
· Birçok globus
farengeus olgusunda baryumlu grafi ve endoskopi
gerekir.
·
Globus farengeuslu olgularda gastrik sekresyonun
azaltılması veya nötralize edilmesi hastalara yarar
sağlayabilir.
|
|
Disfaji ve/veya
Odinofajiye Neden olan Patolojiler:
1.
Lokal nedenler:
. Oral kavite / farenks
.
Enflamatuar / Tonsillit
. Nöral /
Nöraljiler
. Mekanik /
YC, neoplazm
. Doğumsal
/ Yarık damak
. Diğer /
Maksillofasiyal travma
. Larengeal
.
Enflamatuar / Epiglotit
. Nöral /
Nöralji, paralizi
. Diğer /
Travma, neoplazm
. Özofageal
.
Enflamatuar / Reflü
. Motilite
/ Spazm, presbiözofagus
. Doğumsal
/ Divertikülüm, stenoz
. Neoplazm
. Servikal vertebra
. Artrit
. Luksasyon
/ dislokasyon
. Disk
hernisi
.
Spondilolistezis
2.
Sistemik nedenler:
. Nörolojik
.
Sererovasküler aksedan
. Polinörit
. Multipl
skleroz
. Beyinsapı
neoplazmları
. Myastenia
. Nöropati
/ Diabetik, alkolik
. Parkinson
. Dermatolojik
.
Skleroderma
. Pemfigus
. Sistemik
.
Enfeksiyonlar
. Tetanus
. Tiroidit
.
Agranülositoz
.
Hipokalsemi
. Lösemi
. Otonomik
.
Disfonksiyon
.
Psikojenik / Globus histerikus
3.
İlaçlar:
. Antikolinerjikler
. Antidepressanlar
. Antihipertansifler
. Diüretikler
.
Fenotiyazinler
|
|
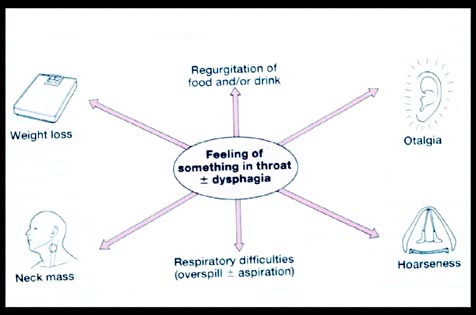 Odinofaji, disfaji ile
birlikte (Şekil-63): Odinofaji, disfaji ile
birlikte (Şekil-63):
-
Otalji,
-
Ses kısıklığı,
-
Solunum sorunları (dispne,
aspirasyon),
-
Boyunda kitle,
lenfadenopati,
-
Kilo kaybı,
-
Gıdaların
regürjitasyoun
gibi
yakınma ve bulgularda varsa, altta malignite gibi
ciddi bir hastalığın olabileceği
unutulmamalıdır.
Şekil-63
|
|
ÜLSERASYON ve
KANAMA:
Uzun süreli
ülserasyonlar aksi ispatlanana kadar malign kabul
edilmelidir. Oral kavitenin çeşitli yerlerinde görülen
rekürrent ağrılı ülserler aftöz stomatitise bağlıdır.
Diğer nedenler travma, liken planus, herpes ve
Vincent anjinidir. Tüm iyileşmeyen yaralara
biyopsi yapılmalıdır.
Hemoraji sıklıkla diş
protezlerine sekonker dişeti hastalıklarına bağlıdır.
Bununla birlikte malignensi ve kanama diatezi de altda
yatan patoloji olabilir.
Rekürrent oral
ülserasyon: Rekürrens, oral kavitedeki ülserlerin
sıklıkla görülen özelliğidir. Minör travmalar kadar
hormonal, nutrisyonel faktörler de suçlanmasına rağmen
nedeni tam olarak bilinmeyen aftöz ülserasyonlardan
kaynaklanır. Daha sıklıkla sert damağı tutmasına
rağmen herpes simpleks döküntüleri de benzer klinik
özellikler gösterir. Rekürrent oral ülserasyonu olan
bazı hastalarda vitamin B, folik asit veya demir
yetmezliği altda yatan neden olabilir. Lezyon
genellikle ufak bir vezikül ile başlar ve hızla ülser
oluşur. Ağızın herhangi bir yerinde, değişik sayıda ve
boyutda olabilir. Aşırı ağrılıdır ve 2-3 hafta içinde
spontan düzelir.
Enfeksiyöz ülserasyon:
Spesifik mikroorganizmalar oral ülserasyona neden
olabilir. Ağızda tüberküloz enderdir. Primer şankır
(sifiliz) tipik görünümdedir. Sümüklüböcek gibi uzanan
ülserler 2. evrede görülebilir ve 3. evrede gummatöz
döküntüler damağı etkileyebilir.
Akut ülseratif
stomatitis (Vincent Anjini) spiroket ve anaerob
ajanların oluşturduğu bir enfeksiyondur. Kötü
beslenen, genel direnci düşük ve oral hijyeni kötü
olan kişilerde görülür. Ülserler gingiva sınırı
boyunca görülür ve yayılarak birbirleri ile birleşir.
Diğer ülser
nedenleri: Özellikle kalıcı, büyüyen ve servikal
lenfadenopati ile olan ülserlerde olası neoplastik
nedenler gözden kaçırılmamalıdır.
Bazı hematolojik
hastalıklar intraoral ülserlere neden olabilir.
Agranülotozis akut boğaz ağrısı veya dil ülserleri ile
kendini gösterebilir. Akut lösemiler gingiva
sınırlarında hemoraji ve ülserle birlikte olabilir.
Otoimmün hastalıklarda
oral bulgu verebilir. Reiter sendromu; artritis,
oküler lezyon ve oral ülserasyona neden olabilir.
Behçet sendromu ürogenital ülserasyon ve uveitise
neden olur.
TAT DUYUSU
BOZUKLUKLARI:
Bkz. Fizyoloji / tat
duyusu bölümü
Nedenleri:
- Doğumsal; aplazi
- Lokal: atrofi, glossit
- Ekzojen; kimyasal
toksinler
- İlaçlar: asetil
salisilik asit, karbamezapin
- Periferik: kulak
operasyonları (korda timpani kesisi), neoplazm
- Santral;
karbonmonoksit zehirlenmesi
- Endokrin; diabetes
mellitus
- Diğer; radyoterapi
|
|
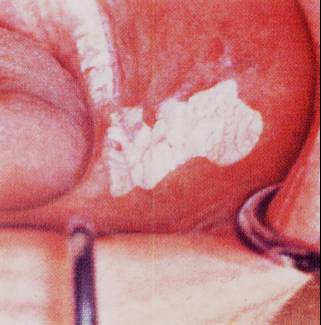 RENK
DEĞİŞİKLİKLERİ: RENK
DEĞİŞİKLİKLERİ:
Renk değişiklikleri
karşımıza;
- Beyaz lekeler
“Lökoplaki” (Şekil-64) veya
- Kırmızı lekeler
“Eritroplaki”
olarak çıkabilir.
Ancak her patolojide “premalign”
lezyonlardır, yani malign transformasyon
potansiyelleri vardır.
Şekil-64 |
|
Oral kavitenin beyaz
lezyonları:
Ağızda sıklıkla görülen
3 lezyon vardır:
- LİKEN PLANUS
- KANDİDİYAZİS
- LÖKOPLAKİ
Liken planus klinik ve
histolojik olarak lökoplakiden zor ayrılır. Her ikisi
de ağzın herhangi bir yerinde görülebilir. Liken
çeşitli derecelerde ağrı ile birliktedir. Bu iki
lezyonu ayırmada ve maligniteyi ekarte etmede biyopsi
esastır. Lökoplaki lezyonlarının %3-5’i premaligndir
ve bunlar genellikle sigara içen kadınlardır.
Kandidiyazis ufak
çocuklarda, debil erişkinlerde, geniş spekturumlu
antibiyotik alanlarda ve immün sistemi baskılanmış
kimselerde görülür. Tipik lezyon membran şeklinde
birleşme eğiliminde olan beyaz plaklardır. Membran
kaldırıldığında altdan taze kanamaya eğilimli intakt
bir mukoza çıkar.
Lökoplaki plakları
AIDS’li hastalarda sıktır ve genellikle dilin
lateralinde lokalizedir. Histolojik özelliklerden
dolayı AIDS’li hastalarda görülen bu tür lezyonlar
Saçlı Lökoplaki olarak da isimlendirilir.
Oral kavitenin
kırmızı lezyonları:
Coğrafik dil: “Erithema
migrans lingua-Migratory Glossit” olarak da
bilinir. Tipik görünüme sahiptir ve paternleri zamanla
değişen, giderek birbirleriyle birleşen, çeşitli
kırmızı lekeler vardır. Kırmızı alanlarda filiform
papillalar yoktur. Asemptomatikdir ve spontan olarak
iyileşir.
Median rhomboid
glossitis: Sirkumvallat papillaların hemen önünde
kırmızı kitle ile ortaya çıkar. Embriyolojik bir yapı
olan “tüberkulum impar”ın kalıntısıdır.
Vitamin yetmezlikleri:
Vitamin B (riboflavin ve nikotonik asit) yetmezliği
pellagraya neden olur. Bunda düzgünleşmiş kırmızı
dudaklar (cheilitis) ve ağrılı glossit görülür.
Vitamin C eksikliği gingiva kanamaları ve ciddi
hipertrofileri ile birlikte skarların oluşumuna neden
olur.
Kızıl: Akut
streptokokkal tonsillit ile birliktedir. Bununla
birlikte kırmızı deri döküntüleri ile birlikte veya
onlarsız çilek diline neden olur.
Eritroplaki:
KONUŞMA
BOZUKLUKLARI:
Bkz. Fizyoloji / konuşma
bölümü
- Artikülasyon
bozuklukları;
DİSARTİKÜLASYON
veya
- Rezonans bozuklukları;
RİNOLALİ
KLAVZA veya APERTA
şeklinde karşımıza
çıkabilirler.
Ayrıca farenkste
yerleşimli büyük hacimli tümörlerde görülen ve
haşlanmış patates yenip boğazımız yandığı anki
konuşmamızda olduğu gibi “haşlanmış patates sesi -
hot potato voice” adı verilen bir konuşma
bozukluğu da görülebilir.
TÜKÜRÜK SALGISI
DEĞİŞİKLİKLERİ:
Bkz. Fizyoloji / yutma /
oral kavite bölümü
- Sialore,
- Sialopeni, kserostomi,
- Pityalism veya
- Kanlı tükürük
şeklinde olabilir.
UYKU SORUNLARI:
- Ağzı açık uyuma
- Horlama / hırıltılı
solunum
- Huzursuz uyku
- Terleme
- Apne
HORLAMA VE UYKU
APNESİ
Uykuyla ilgili
hastalıklara genel ilginin artması ve uyku
laboratuarlarının oluşturulması ile günümüzde uyku ile
ilgili solunum bozuklukları daha sıklıkla
tanınmaktadır. Bu tür patolojiler potansiyel olarak
fatal seyredebilen uzun süreli sorunlar oluşturmakla
birlikte, gizli kalan ciddi kardiyo-vasküler sorunlara
da neden olurlar. Özellikle horlama önceleri daha çok
alaya alınan bir gece bulgusu olarak bilinir iken,
günümüzde çok daha ciddi kardiyovasküler problemlere
neden olabilen uyku apnesinin bir bulgusunun da
olabileceği bilinmektedir.
Horlama; dil, yumuşak
damak ve farengeal duvarlar gibi farengeal yapıların
vibrasyonu ile oluşan farengeal stridorun bir
şeklidir. Sleep Apne (uykuda nefesin
kesilmesi); 7 saatlik bir uyku periyodunda, en az 10
saniye süren solunumun kesilmesi nöbetlerinin, saat
başı ortalamasını 5’ten fazla saptanması olarak
tanımlanır.
Uyku apnesi 3 grup
patolojiye sekonder olabilir.
· Santral (Merkezi)
Uyku Apnesi: Beyin sapındaki solunumu idare eden
merkezin defektine bağlı olarak gelişir ve ender
görülür.
· Obstrüktif
(Tıkayıcı) Uyku Apnesi: Genellikle hasta ya sadece
horlama ya da horlama ve apne ile KBB hekimine gelir.
Santral apnenin tersine göğüs ve batın hareketleri ile
solunum için çaba vardır, ancak bunlar başarısızdır.
Neden olacak havayolu obstrüksiyonu yeri, burun, oral
kavite, farenks veya larengotrakea olabilir.
Tıkayıcı uyku apnesi ve
horlamaya neden olabilecek olası havayolu daralma
bölgeleri ve en olası nedenler:
· Burun, Nazofarenks;
- Nazal polipler
- Aşırı deviye septum
- Adenoidler
· Orofarenks,
velofarenks; - Absolü veya relatif makroglossi
- Yumuşak damak
- Tonsiller
· Larengotrakea;
- Obstrüktif lezyonlar, tümör, kist
· Mikst (Karışık)
Uyku Apnesi: Hem santral, hem de tıkayıcı bulgular
vardır.
Horlama varlığı
uyku apnesinin öncüsü olabilir. Bazı hastalar
özellikle alkol alımı ve sedatif ilaç alımı gibi
sedatize durumlarda apne nöbetlerinin
belirginleştiğini ifade ederler.
Olası komplikasyonlar:
Kardiyak:
-Pulmoner arter basıncında artış
-Pulmoner
hipertansiyon
-Kor pulmonale
-Kardiyak
distritmler
SSS:
-Hipersomnolans
-Letarji
-Konsantrasyon ve
hafıza azalması
Genel:
- Ani infant ölüm sendromu
Horlama veya apne
epizoduna neden olan parsiyel havayolu obstrüksiyonu
oksijen desatürasyonuna neden olur. Bu uzun süre devam
ederse pulmoner hipertansiyona, takiben sağ
ventriküler yetmezliğe ve kor pulmonaleye öncülük
eder.
Normal uyku paterninin
bozulması hasta da uykusuzluğa neden olur ve bu da gün
boyun uyuklama, hipersomnolans ve konsantrasyon ile
hafıza kaybına neden olur. Son zamanlarda uyku
apnesinin ani infant ölüm sendromu nedeni olduğu da
belirtilmiştir.
Klinik bulgular:
Tıkayıcı Uyku Apnesi:
Çeşitli derecelerde horlama vardır. Genellikle oldukça
gürültülüdür ve farenks tamamen tıkalı olduğunda apne
nöbetleri ile kesilir. Havayı dışarı itebilmek için
eklem hareketleri ile birlikte bir çaba vardır ve
belirgin toraks ve abdomen hareketi görülür.
Uykusuzluğa ve sekonder kardiyak komplikasyonlara
bağlı semptomlar görülür.
Erişkin hastalar
genellikle aşırı şişmandırlar ve kısa boyunları
vardır, ancak rutin muayeneleri normal olabilir.
Çocuklarda tonsiller ve adenoidler genellikle
hipertrofiktir.
Santral Uyku Apnesi:
Tıkayıcının tersine, bu hastalarda bir solunum
çabası yoktur. Bununla birlikte uykusuzluk bulguları
ve eşlik eden SSS patolojilerinin bulguları olabilir.
Değerlendirme:
Tam bir KBB ve baş-boyun muayenesi herhangi bir üst
solunum yolu tıkanıklığı yapan nedeni bilmek açısından
esastır. Santral uyku apneli şahıslar nörolojik açıdan
araştırılmalıdır.
Rinofarengolarengoskopi: Fleksibl
rinofarengolarengoskop ile tıkayıcı bir patoloji
açısından tüm üst solunum yolu kontrol edilebilir.
Ayrıca uykuyu taklit edecek şekilde kısa süreli
anestezik verilerek velofarengeal lümen
değerlendirilebilir. Forslu negatif Valsalva (Müller)
manevrası sırasında velofarenksin gözlenmesi bu
bölgedeki potansiyel darlığın ölçülmesine yardımcı
olabilir.
Radyolojik
incelemeler: Radyolojik inceleme adenoid dokusu
tespiti için basit lateral nazofarenks grafisini (eğer
endoskopi yapılamıyorsa), çene eklemi ile bağlantılı
olarak dilin boyutunu ve pozisyonunun değerlendirmek
için diğer direkt grafileri içerir. Bilgisayarlı
tomografi veya manyetik rezonans görüntüleme havayolu
tıkanıklığının değerlendirilmesinde kullanılabilir.
Ayrıca iskelet sistemini değerlendirmek için
sefalometri de istenebilir.
Uyku Çalışmaları:
Yukarıdaki rutin incelemelerden sadece tıkanıklığın
seviyesi anlaşılabilir. Kesin tanı ve hastalığın tipi
ile ciddiyeti için mutlaka uyku çalışmaları (Polisomnografi)
yapılmalıdır.
Uyku sırasında şu
parametreleri ölçmek mümkündür:
· Hipoksi ataklarını
saptamak için transdermal oksijen satürasyon seviyesi
· Hipoksi sırasındaki
aritmileri ve diğer kardiyak anomalileri saptamak için
EKG
· Direkt gözlem ve nazal
termistor ile hava hareketlerinin saptanması
· Göğüs duvarı ve
abdomen hareketlerinin saptanması |
|
ÖNEMLİ NOT:
· Horlama basit,
anlamsız bir ses olarak alınmamalıdır.
· Uyku apnesi santral
veya tıkayıcı veya mikst olabilir.
· Tıkayıcı uyku apnesi
genellikle horlama ile birliktedir.
· Tıkayıcı uyku apnesi
olanlarda apne nöbeti sırasında bir çaba vardır.
· Uzun süreli uyku
apnesi ciddi kardiyak ve SSS komplikasyonlarına neden
olabilir.
· Uyku çalışması de uyku
apnesi şüphesi olan kişilerde gerekli tanı işlemidir.
· Çocukların çoğunda
adenotonsillektomi tıkayıcı uyku apnesinin küratif
tedavisi olur.
· Horlayan veya tıkayıcı
uyku apnesi olan erişkinlerin çoğunda tıkanıklık
cerrahi ile giderilebilir.
· Tıkayıcı uyku apnesi
tedavisinde cerrahi dışı yöntemler de vardır.
· Ciddi tıkayıcı sleep
apnede trakeotomi yaşam kurtarıcı girişim olabilir.
|
|
BURUN TIKANIKLIĞI
/ BURUN-GENİZ AKINTISI:
- Tek - çift
- Devamlı - aralıklı
(mevsimlerle ilişkisi)
- Travma / cerrahi
girişim
- Başlangıç
- Süreç
- Meslek / allerjen
- Eşlik eden semptom ve
bulgular:
-
Epistaksis
- Kötü koku
- Hapşırık
- Kaşıntı
KULAK SORUNLARI
- Tuba disfonksiyonu
- Effüzyonlu ve/veya
süpüratif otitis media
– Akut,
kronik, rekürrent
- Otalji (primer veya
sekonder)
|
|
FETOR ORİS
1. Oral kavite
kaynaklı:
· Protezler, dolgular
· Paradontozis
· Gingivit
· Stomatit
· Eritema multiforme
· Pemfigus
· Ludwig anjini
·
Ülsere tümörler
2. Farenks kaynaklı:
· Akut tonsillit
· Vincent anjini
· İnfeksiyöz mononükleoz
· Para / retrofarengeal
apse
· Difteri
· Kronik tonsillit ve
farenjit
· Yabancı cisim
·
Evre-3 sifiliz
3. Havayolu kaynaklı:
· Atrofik rinit / Ozena
· Pürülan rinit /
sinüzit
· Bronşit / bronşiektazi
· Yabancı cisim
· Akciğer apseleri
· Pnömoni
4. Sindirim sistemi:
· Hipofarengeal veya
özofageal divertikülüm
· Hiatal herni
· Özofajit
· Farengo-larengeal
reflu
· Hıçkırık veya kusma
ile birlikte veya onlarsız olan mide ve barsak
hastalıkları
5. Sistemik
hastalıklar:
· Ketozisle olan
diabetes mellitus
· Renal yetmezlik, üremi
· Karaciğer koması
|
|
BOYUNDA KİTLE / ŞİŞLİK:
Boyun kitleleri 4
kritere göre sınıflandırılabilir:
1- Etyolojilerine göre
2- Yaş gruplarına göre
3- Yerleşimlerine göre
4- Süreçlerine göre
1- Etyolojilerine göre;
-
Doğumsal / gelişimsel
-
Enfeksiyöz / enflamatuar
-
Neoplastik
2- Yaş grubuna göre:
-
0 - 20 yaş /
Çocukluk dönemi
-
21 - 40 yaş /
Orta yaş dönemi
-
41 ve üstü /
İleri yaş dönemi
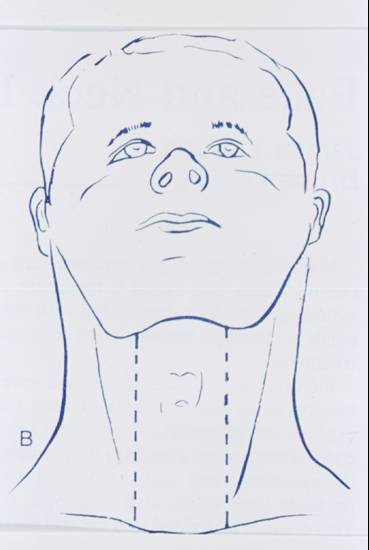
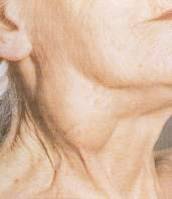
3- Yerleşimlerine göre:
-
Boyun orta hat kitleleri (Şekil-65a ve b)
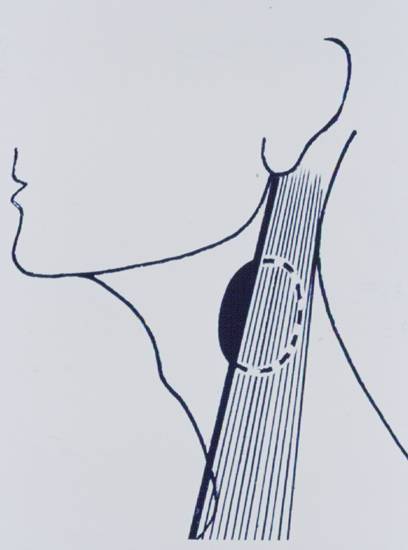
-
Lateral boyun kitleleri (Şekil-65c ve d)
4- Süreçlerine
göre:
- 7 gün
Akut, non-spersifik enfeksiyon
- 7 hafta
Kronik, spesifik enfeksiyon veya malign neoplazm
- 7 ay
Benign neoplazm veya doğumsal / gelişimsel patoloji
|
  |
 |
 |
|
Şekil-65a
Şekil-65b |
Şekil-65c |
Şekil-65d |
|
Lokalizasyonlarına göre
boyun kitlelerinde tanı:
1. PREAURİKÜLER ALAN (Parotis):
1.
Doğumsal:
Kistik higroma,
Hemanjiom,
Venöz malformasyon
2.
Enflamatuar / Enfeksiyöz:
Lenfadenit (Üst yüz ve ön skalp infeksiyonlarına
sekonder)
Parotit (Viral
veya bakteriyel)
Granülomatöz
(tüberküloz, sarkoidoz)
Sjögren
sendromu
3.
Neoplastik:
Benign (pleomorfik adenom)
Malign (mukoepidermoid karsinoma)
Lenfoma
Metastatik
2. POSTAURİKÜLER ALAN:
1.
Doğumsal: Birinci
brankiyal yarık anomalileri
2.
Enfeksiyözr:
Lenfadenit (arka skalp infeksiyonlarına sekonder)
3. SUBMENTAL ALAN:
1.
Doğumsal:
Tiroglossal kanal kistleri
Kistik higroma
Dermoid kist
Venöz malformasyon
2.
Enfeksiyözr:
Lenfadenit (dudak çevresi, ağız içi ön kısmı ve nazal
kavite
infeksiyonlarına sekonder)
3.
Neoplastik:
Tiroglossal kanal adenokarsinoması
Metastatik
4. SUBMANDİBÜLER ALAN:
1.
Doğumsal:
Kistik higroma
Hemanjiom
2. Enflamatuar /
Enfeksiyöz: Lenfadenit (yanak ve
oral kavite orta kısım infeksiyonlarına sekonder)
Submandibuler
sialadenit
Kistik
fibrozis
3.
Neoplastik:
Submandibuler gland tümörleri (pleomorfik adenom,
mukoepidermoid karsinom, adenoid kistik karsinom)
Metastatik
5. JUGULODİGASTRİK
ALAN:
1.
Normal yapılar: Servikal
2. vertebranın transvers çıkıntısı
Stiloid
çıkıntı
2. Doğumsal:
Birinci veya ikinci brankiyal yarık anomalileri
Kistik
higroma
3. Enfeksiyöz:
Lenfadenit (orofarinks infeksiyonlarına sekonder)
4. Neoplastik:
Parotis tümörleri, mesodermal neoplazmlar,
metastatik
6. BOYUN ORTA ALANI:
1.
Normal yapılar:
Hyoid
Tiroid istmusu
Tiroid kartilaj
2. Doğumsal:
Tiroglossal kanal kisti
Dermoid kist
3. Enfeksiyöz:
Lenfadenit
4.
Neoplastik: Tiroid
Larenks
7. STERNOKLEİDOMASTOİD
KASI ÖN KENARI:
1.
Normal yapılar:
Hyoid
Tiroid kartilaj
Karotis
çatalı
2.
Doğumsal:
Birinci, ikinci ve üçüncü brankiyal yarık anomalileri
3.
Neoplastik:
Nörilemmoma
Karotid body tümörü
Lenfoma
Sarkoma
Metastatik
8. SPİNAL AKSESUAR
SİNİR ALANI:
1.
Neoplastik: Lenfoma
Metastatik
(nazofarenks)
2.
Enfeksiyöz:
Lenfadenit (nazofarenks infeksiyonlarına sekonder)
9. PARATRAKEAL ALAN:
· Tiroid patolojileri
· Paratiroid
patolojileri
· Özofageal divertikulum
· Metastatik
10. SUPRAKLAVİKULER
ALAN:
1.Normal
yapılar:
Yağ tomağı
Pnömatosel
2.Doğumsal
nedenler:
Kistik higroma
3.Neoplastik:
Lipom
Lenfoma
Metastatik
11. SUPRASTERNAL ALAN:
·Tiroid
·Lipom
·Dermoid kist
·Timus
·Mediastinal kitle
|
|
LOKALİZASYONA GÖRE |
|
ORTA HAT VE BOYUN
SANTRAL BÖLÜMÜ |
ANTERİOR ÜÇGEN |
POSTERİOR ÜÇGEN |
|
i. Doğumsal,
gelişimsel
Tiroglossal kanal kisti
Dermoid kist
Larengosel
|
i. Doğumsal,
gelişimsel
Brankiyal kist
Timik kist
Sialadenopati
Parotis, submandibüler
|
i. Doğumsal,
gelişimsel
Lenfanjiom
|
|
ii. Enflamatuar /
Enfeksiyöz
granülomatöz)
|
ii. Enflamatuar /
Enfeksiyöz
Adenitis
(Bakteriyel,viral,
granülomatöz)
Siyaladenitis
Parotis, submandibüler
|
ii. Enflamatuar /
Enfeksiyöz
Adenitis
(Bakteriyel,viral,
granülomatöz)
|
|
iii. Neoplastik
Tiroid
Lenfoma
|
iii. Neoplastik
Lenfoma
Primer vasküler
tümörler
Karotid cisim
tümörü
Glomus
Hemanjiyom
Nörojenik
Nörilemmom
Tükrük bezi tümörü
Parotis,
submandibüler
Metastatik
|
iii. Neoplastik
Lenfoma
Metastatik
|
|
YAŞ GRUBU ve
ETYOLOJİLERİNE GÖRE |
|
0-20
1. Enfeksiyöz,
enflamatuar
• Non-spesifik,
akut
• Spesifik
2. Doğumsal, gelişimsel
3. Neoplastik
• Malign
• Benign
|
21-40
1. Enfeksiyöz,
enflamatuar
• Spesifik,
kronik
• Non-spesifik
2. Doğumsal, gelişimsel
3. Neoplastik
• Benign
• Malign
|
41 ve üstü
1. Neoplastik
• Malign
• Benign
2. Enfeksiyöz,
enflamatuar
3. Doğumsal, gelişimsel
|
|
Önemli Not:
40 yaş üstü bir hastada, aksi ispatlanana kadar
boyun kitlesi
“MALİGN”
kabul edilmelidir.
|
|
DOĞUMSAL / GELİŞİMSEL
PATOLOJİLER
• Orta hat:
– Tiroglossal
kist (Şekil-65b)
– Dermoid kist
– Teratom
– Timik kist
• Lateral:
– Brankiyal kist,
fistül (Şekil-65d)
– Larengosel
– Doğumsal
tortikollis
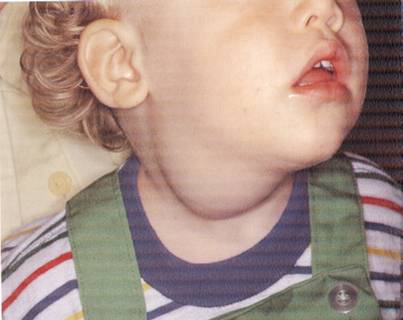
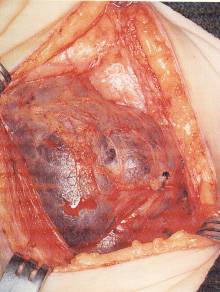
• Değişik yerleşim:
– Lenfanjiyom /
kistik higroma (Şekil-66a ve b)
– Hemanjiyom
|
 |
 |
|
Şekil-66a |
Şekil-66b |
|
ENFEKSİYÖZ
1.
Süreç;
·
akut,
kronik, rekürrent
2.
Etken;
·
spesifik,
nonspesifik
3.
Köken;
1.
Boyun
dokularından kaynaklanan
·
Boyun
yumuşak doku enfeksiyonları
1.
Yüzeyel
enfeksiyonlar
·
Fronkül
·
Karbunkül
·
Sellülit
·
Enfekte
brankiyal, tiroglossal, dermoid, sebase kist
2.
Derin
enfeksiyonlar
·
Derin
boyun enfeksiyonları
·
Parafarengeal apse
·
Retrofarengeal apse
·
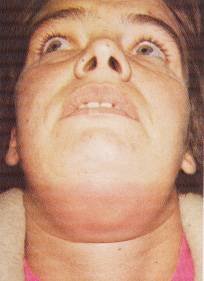
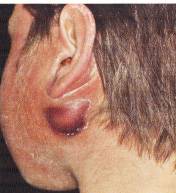
Ludwig
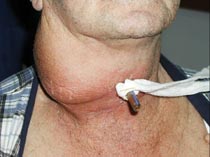
anjini (Şekil-67)
·
Tükrük
bezi enfeksiyonları / taşları
1.
Submandibuler sialadenit / sialolitiazis (Şekil-68)
2.
Parotitis
·
Virütik /
Kabakulak (Şekil-69)
·
Bakteriyel
(Şekil-70)
·
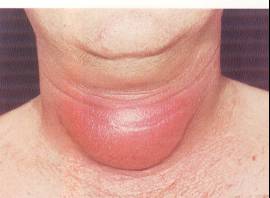
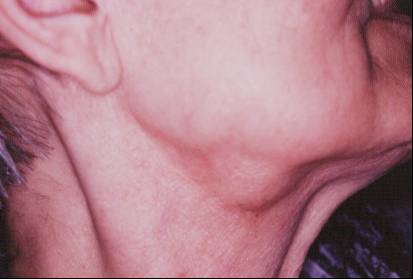
Tiroidit
(Şekil-71)
2.
Başka
bölgeden
o
Kulak
burun boğaz ve baş-boyundan
§
Tonsillit
(Şekil-72a ve b)
§
Adenoidit
§
Rinosinüzit
§
Otitis
media
§
Diş
o
Diğer
bölgelerden
§
Mikobakteriyel
·
Atipik
o
M. avium
o
M.
scrofulaceum
·
M.
tuberculosis / Tüberküloz (Şekil-73)
§
Mikotik
·
Aktinomikozis
·
Histoplazmozis
§
Bakteriyel
·
Difteri
·
Kedi
tırmığı hastalığı
·
Tülaremi
·
Brusellozis
·
Sifiliz
§
Protozoal
·
Toksoplazmozis
|
 |
 |
 |
 |
|
Şekil-67 |
Şekil-68 |
Şekil-69 |
Şekil-70 |
 |
 |
 |
 |
|
Şekil-71 |
Şekil-72a |
Şekil-72b |
Şekil-73 |
|
ENFLAMATUAR
|
|
 •
Sarkoidoz (Şekil-74) •
Sarkoidoz (Şekil-74)
• Sjögren
• Kawasaki
Şekil-74
|
|
NEOPLASTİK
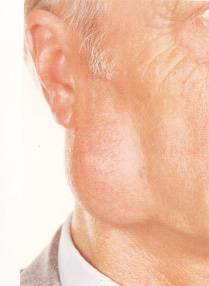
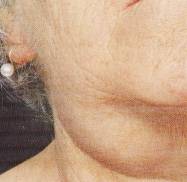
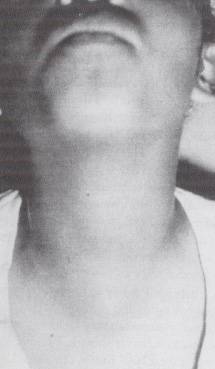
1. Benign
a.
Tükrük bezi kökenli; parotis (Şekil-75) ve submandibüler baz (Şekil-76)
b.
Tiroid kökenli (Şekil-77)
c.
Boyun yumuşak dokuları kökenli
i. Lipom
ii. Fibrom
iii.Nörofibrom
iv.Shwannom
v. Paragangliom
|
 |
 |
 |
|
Şekil-75 |
Şekil-76 |
Şekil-77 |
|
|
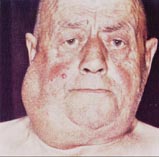
2. Malign
a. Boyun dokularından
kaynaklanan
i.
Lenfoma (Şekil-78)
ii.
Tükürük bezi (Şekil-79)
iii.
Tiroid, paratiroid
iv.
Larenks (Şekil-80)
v.
Boyun yumuşak dokuları
1. Liposarkom
2. Fibrosarkom
3. Rabdomyosarkom
4. Nörofibrosarkom
5. Malign paragangliom
|
 |
 |
 |
|
Şekil-78 |
Şekil-79 |
Şekil-80 |
|
|
b. Başka bir primer
odaktan metastaz yapan
i.
Klavikula üstü, Kulak burun boğaz ve
baş-boyundan
1. Oral kavite (Şekil-81)
2. Farenks (Nazo, oro, hipofarenks) (Şekil-82)
3. Larenks
4. Servikal özefagus
5. Tiroid
6. Tükürük bezleri
7. Burun boşluğu ve paranazal sinüsler
8. Kulak ve temporal kemik
9. Baş-boyun cildi
ii. Klavikula
altı
1. Akciğer
2. Meme
3. Gastrointestinal sistem; Mide (Wirchow
nodülü) (Şekil-83)
4. Genitoüriner sistem
iii.Primeri
bilinmeyen
|
 |
 |
 |
|
Şekil-81 |
Şekil-82 |
Şekil-83 |
|
|
ÖNEMLİ NOT: (Tüm
boyun kitleleri)
· Üst solunum ve
sindirim sisteminin ve KBB sahasının tam bir
değerlendirilmesi yapılmadan boyundaki kitleden açık
biyopsi yapılmamalıdır.
· İnce iğne aspirasyon
sitolojisi tanıda ilk aşama olmalıdır.
· Boyun kitleleri
tanısında 20:40 yaş ve 80:20 yüzde kuralı
unutulmamalıdır.
Çocuklarda ve
erişkinlerde boyun kitlelerinin ayrı ayrı
değerlendirilmesi uygundur. Boyun kitlelerinde 80:20
kuralı geçerlidir. Çocuklarda boyundaki kitlelerden
%80’i benign ve lokalize bir patoloji iken, %20’si
maligndir. Tersine erişkinlerde %80 olgu malign iken
(ki bunların %80’i metastatik tümör olup, bunların da
%80’inde primer odak üst solunum veya sindirim
sisteminde, yani KBB ve Baş-Boyun sahasındadır.) %20
olgu benigndir. Erişkinlerde ayrıca klavikula
altındaki bir yapıdan da boyuna metastaz olabileceği
unutulmamalıdır.
· Özellikle
adenokarsinomda klavikula altı patolojilerden boyun
metastazı unutulmamalıdır.
· Tiroid bezi ve tükürük
bezleri palpe edilmeli, vasküler bir üfürüm olup,
olmadığı dinlenmelidir.
· Multipl boyun
kitleleri hem daima lenf nodlarıdır.
· Eğer malign bir
hastalık varsa, implantasyon riskinden dolayı
boyundaki kitleden açık biyopsiden sakınılmalıdır.
· Çocuklarda boyunda
lenf nodlarının kolayca palpe edilmesi normaldir.
· Lenfadenopati nedeni
olarak HIV infeksiyonu unutulmalıdır.
ÖNEMLİ NOT:
(Pediatrik boyun kitleleri)
· Çocuklarda boyun
kitlelerinin %80’i benigndir ve genellikle boyun ön
üçgeninde lokalizedir.
· Çocuklarda boyun
kitlelerinin %20’si maligndir ve genellikle boyun arka
üçgeninde lokalizedir.
· Çocuklarda en çok
görülen boyun orta hat şişliği tiroglossal kisttir ve
yutma ve dilin öne çıkarılması ile hareketlidir.
· Çocuklarda multipl
lateral boyun kitlelerinin en sık görülen nedeni
enfeksiyonlara sekonder lenfadenopatilerdir.
· Çocuklarda izole
lateral boyun kitlesinin en sık görülen nedeni
brankiyal kistlerdir.
ÖNEMLİ NOT: (Erişkin
boyun kitleleri)
§ Erişkinlerde orta hat
boyun kitlelerinde en sık görülen tiroid
patolojileridir.
§ Erişkinlerde lateral
boyun kitlelerinde en sık görülen neden özellikle
baş-boyundaki primer bir odaktaki yassı hücreli
karsinomun neden olduğu metastatik malign hastalıktır.
§ HIV infeksiyonunun
akut bulgu ve semptomları enfeksiyöz mononükleozu
taklit edebilir.
|
|
GLOSSODİNİA:
-
Lingua eksfoliata
-
Toksik stomatit
-
Gastroentestinal
hastalıklar
-
Plummer-Vinson
Sendromu (Patterson-Brown-Kelly Sendromu)
-
Sjögren
-
Megaloblastik anemi
-
Diabetes mellitus
-
Gıda allerjisi
-
Kontakt allerji
-
Pellagra
-
Mukovizsidozis
-
Psikojenik
|
|
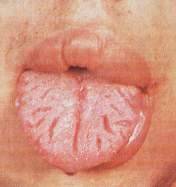
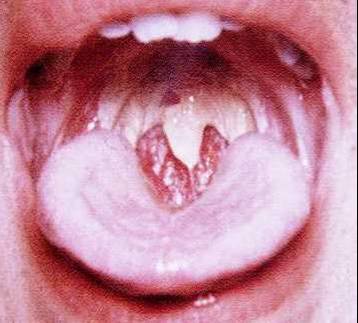
DİLİN YÜZEYEL
LEZYONLARI:
1. Çatlak dil:
(Şekil-84)
2. Gri-düz dil:
-
Vitamin A yetmezliği
-
Radyoterapi
-
Liken planus
-
Progressif skleroderma
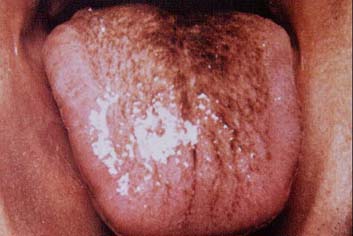
3. Siyah kıllı dil:
(Şekil-85)
-
Antibiyotikler
-
Mikotik enfeksiyonlar
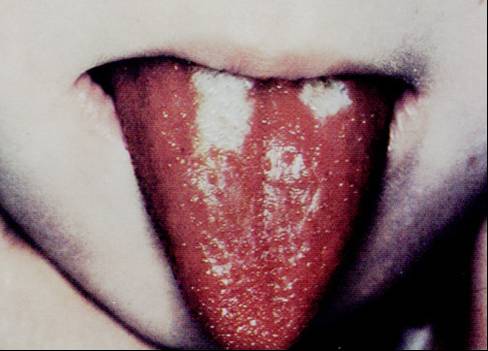
4. Kırmızı dil:
(Şekil-86)
5. Membranlı / Kaplı
dil: (Şekil-87)
|
 |
 |
 |
 |
|
Şekil-84 |
Şekil-85 |
Şekil-86 |
Şekil-87 |
|
|
TRİSMUS:
1. Diş veya mandibula enfeksiyonları:
· Çıkmamış dişler
· Stomatit
· Pulpit
· Üst veya alt çene kemiği osteomyeliti
· Temporomandibuler artiriti, artrozu,
· Kronik poliartirit
2. Temporomandibuler eklem çevresindeki akut
enflamasyonlar:
· Peritonsillit ve peritonsiller apse
· Parotis veya submandibuler bezin sialadenit ve
sialolitiazisleri
· Otitis eksterna (diffüz veya sınırlı-fronkül)
· Parafarengeal apseler
3. Travma:
· TME fraktürleri
· Zigoma ve mandibula fraktürleri
· TME luksasyonu
· Posttravmatik skar dokusu
4. Tümörler:
· TME çevresindeki benign ve malign neoplazmlar
· Tümör rezeksiyonu sonrası
· Radyoterapi sonrası skar
5. Diğer:
· Doğumsal eklem ankilozu
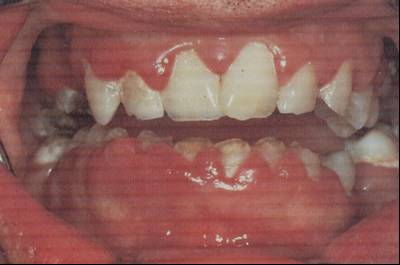
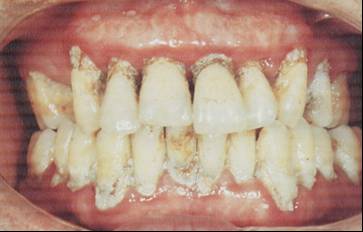
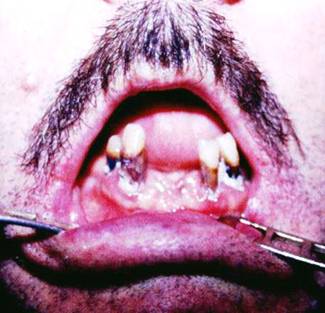
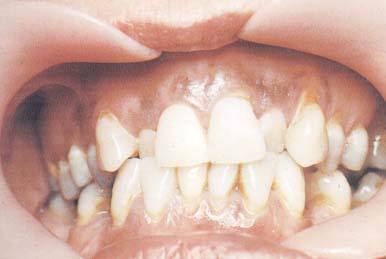
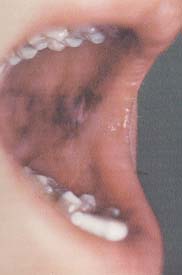
DİŞ / PROTEZ
SORUNLARI: (Şekil-88, 89 ve 90)
-
Diş çürükleri
-
Diş kırıkları
-
Dolgu
-
Protez
-
Gingivit
-
Periodontit
|
 |
 |
 |
|
Şekil-88 |
Şekil-89 |
Şekil-90 |
|
|
Önemli Not:
Oral
kavite ve farenkste bu bölgenin kendi patolojilerine
ait semptom ve bulguların yanı sıra sistemik
hastalıkların da semptom ve bulgularının
görülebileceği unutulmamalıdır. Örneğin; sifiliz,
difteri, tüberküloz, lösemi, siyanoz, anemi, liken
planus, pemfigus vs. |
|
TÜKÜRÜK BEZİ PATOLOJİLERİNDEKİ SEMPTOM VE BULGULAR
Ağrı ve şişlik major
tükrük bezlerinin patolojilerinin 2 ana semptomudur.
Ağrı özellikleri spesifik tanıya yardımcı olabilir.
Çiğneme ile olan ve geçici olan bez şişmeleri
özellikle submandibüler bezde ise bez kanalının
tıkayıcı lezyonunu (taş) gösterir. Şiddeti giderek
artan devamlı ağrılar malign hastalık açısından şüphe
uyandırmalıdır.
Aksi ispatlanmadıkça
tükrük bezindeki kalıcı büyümeler neoplastik kabul
edilmelidir. Sjögren Sendromu da bir veya
birkaç major tükrük bezinde şişlik yapabilir. Yine
miksödem gibi endokrin patolojileri, oral
hipokalsemikler gibi ilaçlar da tükrük bezlerinde
hipertrofiye neden olabilir. Parotis bezi hastalığında
fasiyal sinirdeki parezi veya paralizi malignite
açısından önemlidir.
Parotis ve submandibüler
bez başta olmak üzere major tükrük bezlerinin
patolojileri genellikle ağrının eşlik ettiği şişlik
ile bulgu verir. Şişliğin özellikleri içinde aralıklı
olup olmadığı, devamlı veya progressif olup
olmadığının araştırılması özellikle önemlidir. Birçok
tükrük bezi hastalığında çiğneme ile artan ağrı
yakınması vardır. Major tükrük bezleri anatomik olarak
lenf nodları ile yakın ilişki içindedir, onun için
tükrük bezi kökenli olmayan patolojiler onları taklit
edebilir. Parotis bezinin derin lobunun büyümelerinin
tonsil bölgesinde şişliklere neden olabileceği ve
boyundan palpe edilemeyip, görülemeyeceği de
unutulmamalıdır.
Minör tükrük bezleri
oral kavite ve damakta lokalizedir. Ağız içinde
sıklıkla tükrük retansiyon kistlerine neden olurlar.
PAROTİS BEZİ:
Parotis bezinde şişlik
nedenleri:
·
Ekstraparotid; - Mandibulanın kalın olması
- Masseter hipertrofisi
- Lipom
- Eksternal karotis anevrizması
·
Parotid;
- Neoplazm
- Sjögren
- Sarkoidoz
- Sistemik hastalıklar
- İlaçlar
Parotis bezinde şişlik
ve ağrı nedenleri: - Kabakulak
- Bakteriyel parotit
- Siyalektazi
- Neoplazm
- Taş
ŞİŞLİK:
Parotomegali, bezi diffüz olarak veya lokal olarak
etkileyebilir. Ekstraparotid hastalıklar parotis
şişliği gibi karşımıza çıkabilir. Tek taraflı lokalize
şişlik hemen daima neoplastiktir ve %80 oranında
benign pleomorfik adenom’dur. Malign parotid
tümörlerinde sıklıkla ağrı, fasiyal paralizi veya
parezisi paratomegaliye eşlik eder.
Sjögren
Sendromu: Hafif bir ağrı veya ağrısız olan
bilateral parotis bezi şişliği Sjögren
Sendromu’nun özelliğidir. Kserostomi (ağız kuruluğu)
ve keratokonjiktivitis sikka (göz kuruluğu) ve
romatoid artrit ile birliktedir. Diğer tükrük bezleri
de aynı şekilde etkilenebilir. Otoimmün hastalık
olduğu sanılmaktadır. Tanı sublabiyal minör tükrük
bezi biyopsisindeki tipik görünüm ile konabilir.
Sarkoidozis:
Multisistem hastalığıdır ve parotisi de etkiler.
Şişlik diffüzdür ve sıklıkla uveitis de eşlik eder.
Tanı bez biyopsisi veya daha doğru olarak nazal
konkalarda görülen spesifik histolojik değişiklikler
ile konur. Serum asetilkolinesteraz seviyeleri
artmıştır.
Diğer Nedenler:
Birçok sistemik hastalık ve ilaç parotisde büyümeye
neden olabilir.
Sistemik
hastalıklar: - Obezite
- Hipotiroidizm
- Cushing
Sendromu
- Gut
- Diabetes mellitus
İlaçlar:
- Östrojen kontraseptifler
-
Dekstropropoksifen
AĞRI ve ŞİŞLİK:
Parotiste ağrıdan yakınan hastaların çoğu değişik
derecelerde şişlikten de yakınır. Parotiste lokalize
ağrıların çoğu çiğneme ile artar. Bu hastaya çiklet
çiğnetilerek veya limon suyu içirilerek ağrı
oluşturulabilir.
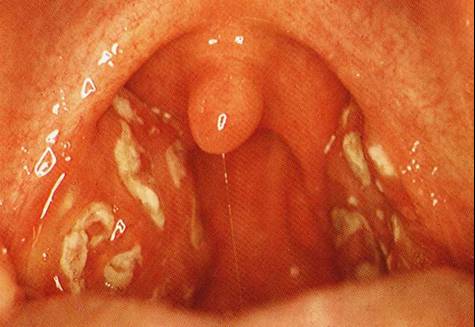
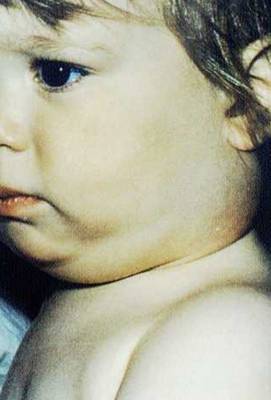
Kabakulak:
Bilateral parotis şişliği ve ağrısının en sık görülen
nedeni kabakulağa neden olan viral bir enfeksiyondur.
Sıklıkla çocuklar etkilenir. Tek taraflı olması
enderdir (Şekil69). Bez dokunmakla çok hassastır ve
çocukta trismus ve ateş vardır. Süpürasyon oluşturacak
şekilde sekonder bakteriyel kontaminasyon olmadığı
sürece tedavi semptomatikdir. Kabakulak parotitinin
ender komplikasyonları orşitis ve unilateral
sensörinöral işitme kaybıdır.
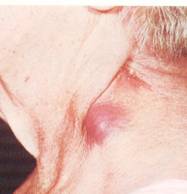
Bakteriyel
enfeksiyon: Genellikle tek taraflıdır. Hasta
genellikle yaşlı, dehidrate ve debildir veya majör
cerrahi sonrası iyileşme dönemindedir. Tüm bez
şişmiştir ve ileri derecede hassastır ve intraoral
olarak parotis kanalı ağzında pü görülebilir
(Şekil-70).
Neoplazm:
Özellikle malign ise ağrı ve şişlik beraberdir.
Sekonder bakteriyel enfeksiyon parotit bulgularını
verir. Fasiyal sinir genellikle etkilenmiştir ve cilt
şişliğe yapışık olabilir. Ayrıca şişliğin derin
dokulara (masseter kası, mandibula gibi) fiksasyonu,
cilde ülserasyon ve eşlik eden lenf nodu büyümeleri
malignite lehinedir.
Siyalektazi:
Parotis kanal sisteminde kayba ve harabiyete neden
olan siyalektazi rekürrent ağrı ve şişlik nöbetlerinin
en sık nedenidir. Birçok hasta tedavi gerektirmeyen
minimal semptomlara sahiptir. Özellikle taş ile
birlikte ise ve şiddetli yakınmaları olan hastalarda
parotidektomi gerekir.
Parotis taşı:
Parotisde taş submandibüler beze göre çok azdır.
Cerrahi girişim gereklidir.
SUBMANDİBÜLER BEZ
Submandibüler bezde
şişlik nedenleri: - Neoplazm
Submandibüler bezde
şişlik ve ağrı nedenleri: - Lenf nodu tutulumuna
neden olan
intraoral
hastalık (Submandibüler
bölgede
bu semptomlara neden olabilir)
-
Taş
-
Neoplazm
ŞİŞLİK:
Submandibuler bezin ağrısız diffüz şişliği enderdir.
Bu olgularda neoplazm ekarte edilmelidir.
AĞRI ve ŞİŞLİK:
En sık görülen nedeni oral kavitedeki enfeksiyona
sekonder şişliklerdir. Bunun nedeni enflamatuar
cevapda sıklıkla attake olan lenf nodları ile bezin
birlikte olmasıdır. Alt molar dişlerin atipik
enfeksiyonları, dişeti hastalıkları ve metastatik
intraoral kanserler bu alanda şişliklere neden
olabilir.
Submandibüler taş:
Bezde şişlik ve ağrıya neden olan en sık görülen
primer hasktalık taşdır. Semptomlar tipik olarak yemek
zamanları ile ilgilidir. Genellikle kanalın distal
parçası bloke olur ve birçok taş ağız tabanında palpe
edilebilir. Çoğu taş radyopaktır.
Neoplazm:
Özellikle ağrısız seyreden herhangi bir submandibüler
şişlikde mutlaka neoplazm ekarte edilmelidir. Bu
bölgede benign neoplazmların oranı parotise göre çok
daha azdır.
|
|
ÖNEMLİ NOT:
· Bilateral parotis
şişliğinin en sık nedeni kabakulak parotitisidir.
· Tek taraflı diffüz
akut parotis bezi şişliği hemen daima bakteriyel
parotitisdir.
· Lokalize parotis
şişliği neoplastik olabilir.
· Neoplastik parotis
bezi şişliklerinin çoğu benigndir.
· İlerleyici ağrı, cilde
yapışıklık ve ülserasyon, derin yapılara fiksasyon,
boyunda lenfadenopatinin varlığı ve fasiyal sinir
tutulumu malign hastalık lehinedir.
· Submandibüler
bölgedeki ağrı ve şişliğin en sık nedeni intraoral
hastalıktır.
· Submandibüler taşlar
submandibüler bezdeki rekürrent ağrı ve şişliğin en
sık nedenidir.
· Ağrılı veya ağrısız
submandibüler bezin lokalize şişliği tersi ispatlanana
kadar malign kabul edilmelidir.
|
|
SİSTEMİK VE DERMATOLJİK HASTALIKLARDA SIKLIKLA
GÖRÜLEN ORAL KAVİTE VE FARENKS YAKINMALARI VE
BULGULARI
1. Ağız kuruluğu:
· Febril enfeksiyöz hastalıklar
· Üremi
· Poliglobulinemi
· Kaşeksi
· Atropin zehirlenmesi
· Sjögren
· Vitamin A yetmezliği
· Diabetes mellitus
· Hipertroidizm
· Plummer-Vinson Sendromu, demir eksikliği
anemisi
· Hipertansiyon
· Fenotiyazin, belladona ve psikotropik ilaçların uzun
süre kullanımı
2. Renk değişiklikleri:
· Soluk;
Anemi
·
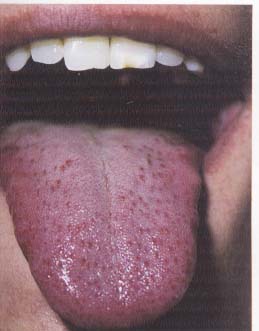
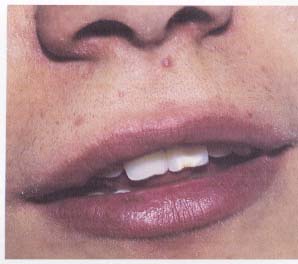
Syanotik; pulmoner konjesyon (Şekil-91a
ve b)
·
Koyu kırmızı; polisitemia vera, reaktif
poliglobulinemi
·
Kırmızımsı-menekşe; sağ kalp yetmezliği
·
Sarı; sarılık, hepatik konjesyon,
megaloblastik anemi
·
Kırmızı (ruj gibi); hepatik yetmezlik
·
Kuru mukoza üstünde lökoplaki benzeri beyazımsı
lekeler; vitamin A yetmezliği
·
Gingivada grimsi-menekşe boyanma;
argirozis
·
Gingivada grimsi-mavi veya kahverengimsi renk
değişikliği; bizmut ve kurşun zehirlenmesi
·
Benek şeklinde hiperpigmentasyon; oral
kontraseptifler
·
Nokta veya çizgisel şekilde olan, arasıra diffüz
pigmentasyon gösteren dudak, gingiva, dil ve damak
lezyonları; Addison hastalığı (genellikle ilk
semptomdur) (Şekil-92a ve b)
·
Beyaz plak şeklinde lezyonlar; liken
planus
|
 |
 |
|
Şekil-91a |
Şekil-91b |
 |
 |
|
Şekil-92a |
Şekil-92b |
|
|
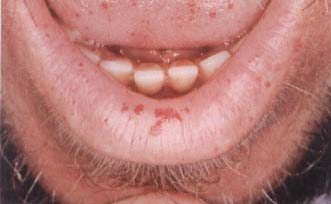
3. Kanama:
· Diş arasında
şişlik ve koyu kırmızı renk değişikliği ile olan
gingival kanama; skorbüt
· Oral kavite
mukozası veya vermilyondaki kavernöz anjiektazilerden
kanama; Osler-Weber-Rendu hastalığı
(Şekil-93)
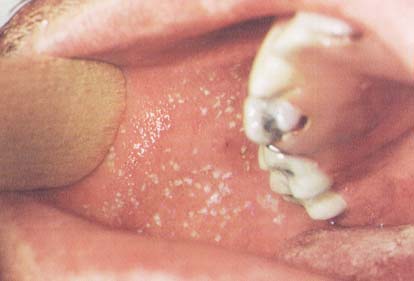
4. Noktalı lezyonlar:
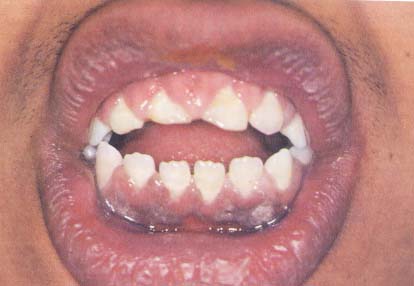
· Üst molar diş
hizasında bukkal mukozada, eritematöz mukoza üzerinde
beyaz noktalar-Koplik lekeleri-,
Kızamık (Şekil-94)
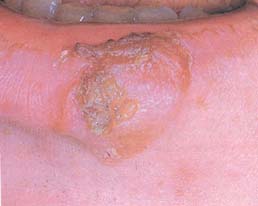
· Özellikle
dudaklarda olmak üzere, dilde de olabilen ödemli
kırmızı noktalar ve çizgili mavimsi-beyaz
membranlar, Lupus eritematozus
· Yüzeyel
ülserasyonla birlikte opalesan plaklar,
Sekonder sifiliz (Şekil-95a ve b)
5. Oral mukozada
membranlar;
· Yeni doğanda,
beyazımsı, çizgili, yapışkan olmayan, parlak, beyaz
noktalı lezyonlar; Kandidiyazis
6. Veziküler, erozyonlar
ve kistik lezyonlar:
· Kızamıkcık,
· Eritema multiforme,
· Herpes simpleks,
· Herpes zoster,
· Pemfigus vulgaris,
· Mukozal pemfigus,
· AIDS
7.
Aftöz ülserler:
· Behçet hastalığı
· Stomatit ve
nekrotik aftlar; Pellagra,
agranülositoz, trombositopeni, lösemi, civa
toksikasyonu
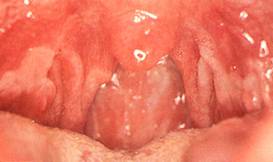
8.
Gingival
hiperplazi;
(Şekil-96)
· Gebelik,
· Hidantoin ve doğum
kontrol hapları alınması
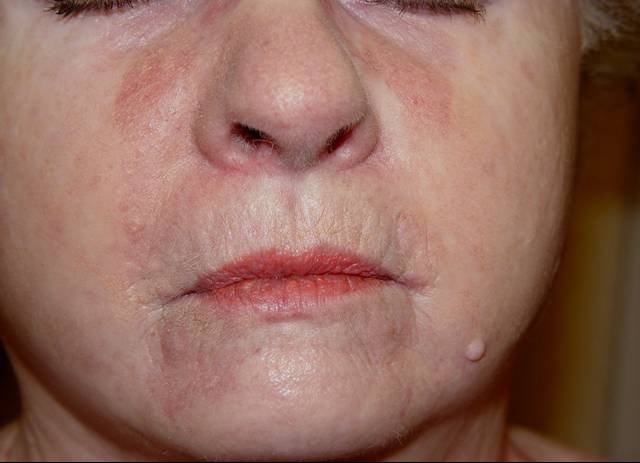
9. Atrofik lezyonlar;
· Mikroglossi,
kısa frenulum, dar soluk dudak, sklerozis, endürasyon;
Progressiv skleroderma (Şekil-97)
|
 |
 |
|
Şekil-93 |
Şekil-94 |
 |
 |
|
Şekil-95a |
Şekil-95b |
 |
 |
|
Şekil-96 |
Şekil-97 |
|





