| |
|
|
Fasiyal Sinir ve Hastalıkları
|
Doç.
Dr. Oğuz
BASUT
|
|
Yüzümüzün estetiğini en fazla etkileyen, fasiyal sinir fonksiyonlarıdır.
Mimik hareketlerin görünür olması fasiyal sinir patolojilerinde hastanın
erken dönemde hekime müracaatına olanak sağlar. Dolaysıyla hekim
tarafından erken tanı ve tedavisi yapılabilir.
Fasiyal
sinir kraniyal motor sinirler içinde en sık fonksiyonu bozulan sinirdir.
Bunun en önemli nedeni diğer sinirlere göre çok uzun ve dar bir kemik
kanal (Fallopian kanal) içinde kıvrımlar yaparak seyretmesidir.
Dolayısıyla liflerde blok veya dejenerasyon olayları hızla kendini
gösterebilmektedir. Nitekim fasiyal sinir paralizilerinin %90'ı bu kemik
kanal içindeki bir patolojiye bağlı olarak ortaya çıkmaktadır. Bu
nedenle sinirin temporal kemik içindeki anatomisinin iyi bilinmesi
önemlidir (1,2,3).
Konjenital, nörolojik, metabolik, toksik, neoplastik, enfeksiyöz,
travmatik, iatrojenik ve idiopatik gibi birçok nedene bağlı olarak
ortaya çıkabilen fasiyal paralizilerin tedavi protokolünün
belirlenmesinde iki önemli nokta vardır. Bunlardan birisi lezyonun
yerinin doğru olarak lokalize edilmesi, diğeri ise sinirdeki hasarın
derecesinin tam olarak tayin edilmesidir. |
|
FASİYAL SİNİR ANATOMİSİ
Embriyolojik olarak 2. brankiyal arktan gelişir. İlk olarak korda
timpani ve n. petrosus superficialis major gelişirken en son oksipital,
infraorbital, servikal, mandibular dalları gelişir. İntrauterin 8. ayda
tüm dalları ve anastamozları tamamlanır.
Fasiyal
sinir, motor, sensitif ve parasempatik liflerden oluşur. Sensitif ve
parasempatik lifler n. intermedius (Wrisberg) içinde fasiyal kanalda
motor lifleri taşıyan n. facialis ile genikulat ganglionda birleşir.
Genikulat ganglion sensitif liflerin ganglionudur.
Motor
Lifleri:
Yüzün mimik kaslarını innerve eder. 1. çekirdeği serebral kortekste
presentral girusta, 2. çekirdeği ponsta nucleus nervi facialis’tedir.
Parasempatik Lifleri:
İki kökenlidir.
1)
Lakrimo-muko-nazal sistem: Lakrimal, burun, damak bezlerini innerve
eder. 1. çekirdeği ponsta nucleus salivatorius superior, 2. çekirdeği
sfenopalatin ganglion’dadır.
Perifere
doğru ponstan n. intermedius içinde giden bu parasempatik lifler n.
petrosus superficialis major aracılığıyla sinirden ayrılır.
2)
Submandibuler ve sublingual bezleri innerve eden ikinci parasempatik
liflerin, 1. çekirdeği ponsta nucleus salivatorius superior, 2.
çekirdeği ganglion submandibulare’dedir.
Korda
timpani aracılığıyla fasiyal sinirden ayrılır ve ganglion
submandibulare'den sonra submandibular ve sublingual bezlere gider.
Duyusal
Lifleri :
İki ayrı yere ulaşır.
1) Dış
kulak yolu arka duvarı ve buna yakın timpan zarı bölümünün, dış kulak
yolu girişinin, konkanın, tragusun, heliks, anteheliks ve lobülün bir
kısmına ait cildin (Ramsay Hunt bölgesi) sensitif (ağrı, ısı ve
dokunma) uyarıları taşıyan liflerin, 1. çekirdeği genikulat
gangliondadır. Buradan çıkan lifler n. intermedius yoluyla ponsta n.
trigeminus'a katılır. Buradan, 2. çekirdeği kortekste girus
postsentraliste sonlanır. Dış kulak yolunun sensitif siniri olan bu dal
stilomastoid foramenden hemen önce fasiyal sinirden ayrılır.
2) Dilin
homolateral 2/3 ön bölümüne ait tat duyusunu taşıyan lifler korda
timpani içerisinde fasiyal sinire ulaşır. 1. çekirdeği genikulat
ganglionda bulunur. Buradan itibaren n. intermedius içerisinde ilerleyen
tat duyusu liflerinin, 2. çekirdeği ponsta nucleus solitarius’tadır. Bu
çekirdekten başlayan yol kortikal tat merkezlerine ulaşır.
Fasiyal
sinir klasik olarak üç parçaya ayrılır
(Şekil-1); |
|
 |
|
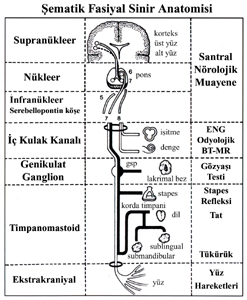
Şekil-1: Şematik anatomi (M.May) |
|
 I-
Supranükleer parça:
Fasiyal sinir çekirdeğine ait motor hücrelerin primer santral
bağlantıları aberant piramidal yolun kortikobulber lifleri ile sağlanır.
Yüzün alt yarısının motor çekirdeklerine uzanan kortikobulber liflerin
hepsi çapraz yapar. Buna karşılık yüzün üst yarısına gidenlerin bir
kısmı çapraz yapar, bir kısmı ise yapmaz (3). I-
Supranükleer parça:
Fasiyal sinir çekirdeğine ait motor hücrelerin primer santral
bağlantıları aberant piramidal yolun kortikobulber lifleri ile sağlanır.
Yüzün alt yarısının motor çekirdeklerine uzanan kortikobulber liflerin
hepsi çapraz yapar. Buna karşılık yüzün üst yarısına gidenlerin bir
kısmı çapraz yapar, bir kısmı ise yapmaz (3).
II-
Nükleer parça:
Fasiyal motor çekirdeği yaklaşık 7000'i motor (efferent), 3000'i duyu (afferent)
olmak üzere yaklaşık 10000 kadar sinir lifinden oluşur (22). Motor
çekirdek çekirdek dördüncü ventrikülün altında, ponsun 1/3 alt
kısmında, X. sinirin çekirdeğinin (Nucleus ambiguus) hemen yakınında
yerleşmiştir (3). Bu motor çekirdeğin biraz iç ve üstünde ise duyu
liflerinin çekirdeği olan salivator çekirdek bulunur (4).
III-
İnfranükleer parça:
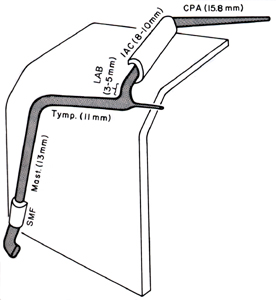
Bu kısmı 6 ayrı lokalizasyonda değerlendirilmektedir (Şekil-2)
Şekil-2: Fasiyal sinir infranükleer segmenti (M.May) |
|
1)
Serebellopontin köşe:
Fasiyal sinirin beyin sapını terk ettiği sulkustan internal akustik
kanala kadar olan segmenttir. Burada fasiyal sinir, intermedier sinir,
vestibuler sinir ve iç kulak yoluna giden damarların birlikte
oluşturdukları demete akustikofasiyal pedikül adı verilir (4).
2)
İnternal akustik kanal (meatal segment):
Pedikül bundan sonra iç kulak yoluna girer. İç kulak yolu dibi transvers
bir krestle üst ve alt iki kısma ayrılır. Üst kısımda vertikal bir kemik
ile birbirinden ayrılmış iki çukur vardır. Öndeki çukurdan fasiyal
sinirin lifleri, arka kısımdan ise utrikuler sinirin lifleri geçer.
Altta da iki çukur vardır ön taraftakinden koklear sinirin lifleri arka
taraftakinden sakkuler sinirin lifleri geçer (4).
3)
Labirenter segment:
Fasiyal sinir petröz kemik eksenine hemen hemen dik bir seyirle kemiğin
üst yüzünün hemen altına kadar sokulur. Burada birinci dirseğini yaparak
geri döner ve bu segment genikulat ganglion ile son bulur (4).
Labirenter segmentin uzunluğu 3-5 mm. kadardır. Burada sinir kokleanın
1. turu ve superior semisirküler kanal ile komşu olduğundan bu kısma
labirenter segment adı verilir. Burası 0,68 mm çapıyla fasiyal kanalın
en dar kısmı olup, sinirin travma veya enflamatuar hadiselerden en çok
etkilenen bölgesidir. Bell paralizi için sinirin labirenter segmenti
dekomprese edilecekse periosteumun daraltıcı halkası kesilmelidir.
Ayrıca burada sinirin arterial anastomozları yoktur, dolayısıyla
kanlanması da oldukça zayıftır. Labirenter segmentte genikulat
gangliondan fasiyal sinirin ilk dalı olan n. petrosus superficialis
major ayrılır. Bu dal lakrimal, nazal, palatin ve farengeal bezleri
innerve eder. Fasiyal sinirin ikinci dalı olan n. petrosus superficialis
minor daha ince olup timpanik pleksusun liflerine karışıp 9. sinire
katılır. Bu dal parotisin sekretuar fibrillerini taşır (3).
4)
Timpanik segment:
Timpanik parça 10-12 mm. uzunluğunda olup proksimal ucu genikulat
ganglion ile sınırlanmıştır. Horizontal parça adını da alır. Bu segment
fasiyal sinirin orta kulakla komşuluk yaptığı kısımdır ve Luntz ve ark.
yaptığı çalışmada burada sinirin incus kısa kolunun en posterioruna olan
mesafesini ortalama 3.31 mm olarak bildirmişlerdir (5). Piramidal
çıkıntıyla komşuluk yaptığı yerde fasiyal sinir üçüncü olarak stapes
dalını verir. Bu dal stapes kasını innerve eder (4). Piramidal
çıkıntının hemen distalinde fallop kanalı birincisine göre daha geniş
ve aşağıya doğru ikinci bir dirsek yapar (3).
Fasiyal
kanalın 2. ve 3. segmentleri arasındaki açı 95-125 derece arasında
değişir. Bu 2. dirseğin konveksliği arkadan posterior semisirküler kanal
ve posterior kraniyal fossa ile ilişkilidir. Üstte ise lateral
semisirküler kanalın yayı bulunur, ancak fasiyal kanal arkaya yönelerek
ondan uzaklaşır.
Endomeatal cerrahide timpanik anulus ile fasiyal sinir ilişkisi önemli
rol oynar. Siniri zedelememek için bu noktaların iyi bilinmesi
gerekmektedir. Fasiyal sinirin 2. dirseği timpanik anulusun
posterosuperior parçasından 1,5 mm arkada ve ondan 2-3 mm daha
medialde bulunur. Arka duvarın genişletilmesi veya çıkarılmasında
anulusa yakın bölgede fasiyal sinirin çapraz yaptığına dikkat
edilmelidir.
5)
Mastoid segment:
İkinci dirsekten stilomastoid foramene kadar olan kısımdır. Uzunluğu
yaklaşık 13 mm.dir. Fasiyal sinirin dördüncü dalı olan korda timpani
siniri bu segmentin distal 1/3 kısmından ayrılır. Bu dal submandibuler
ve sublingual bezlere, ağız içi minör tükürük bezlerine sekretuar lifler
taşır ve dilin 2/3 ön kısmının tat duyusu ile dış kulak yolu arka duvarı
dokunma, ısı ve ağrı duyularından sorumludur (3).
6)
Ekstrakraniyal segment:
Fasiyal sinir huni gibi giderek daralan ve 2 mm. çapa kadar inen kemik
kanalından stilomastoid foramen yoluyla çıkarak temporal kemiği terk
eder. Tam bu noktada sinir sırayla posterior aurikular, digastrik ve
stilohyoid dallarını verir.
Parotid
pleksus: Fasiyal sinir stiloid çıkıntının arkasından kavis çizerek öne
yukarı doğru parotisin derin ve superfisiyal lobu arasına doğru uzanır.
Burada önce iki ana dala ayrılır. Pes anserinus diye adlandırılan bu
dallar temporal, zigomatik, bukkal, mandibular ve servikal dallardır
(3).
|
|
FASİYAL SİNİR FİZYOLOJİSİ
Sinir
impulsları aksonlar tarafından taşınırlar. Akson Schwann hücreleriyle
sarılmıştır. Bu hücreler nonmyelinize sinirler için basit bir tünel
oluştururken, miyelinli lifler için aksonu yalıtacak şekilde spiral bir
örtü oluştururlar. Birer mm.lik aralıklarla yerleşmiş Ranvier nodları
ile miyelin kılıfları kesintiye uğrarlar. Bu kesintiler bir Schwann
hücresinin bittiği, diğerinin başladığı yerlerdir.
Nöral
dokuda impuls iletimi dokunun kendine özgü elektrokimyasal özelliğinden
dolayı kolaylıkla olmaktadır. İstirahat halinde aksonun dışındaki
endonöral doku ile aksoplazm elektronegatif bir ilişki halindedir.
İstirahattaki bu polarizasyon durumu, hücre membranı içindeki iyonik
pompa ile korunmaktadır. Bir elektrik akımının geçişi esnasında hücre
membranı içindeki iyon kanalları açılarak sodyumun içeri girmesini
potasyumun dışarı çıkmasını sağlarlar. Bu anda hücre membranı depolarize
olmuştur ve istirahat elektrik potansiyeli kaybolmuştur. Repolarizasyon
hızlı bir biçimde gerçekleşir. Sinir impulsu membrandaki bu olayların
dalgalanarak geçişidir, bu geçiş myelinize fibrillerde çok hızlıdır.
Çünkü sinir impulsunun geçişi ile birlikte lokal akım, Ranvier nodları
arasından atlayarak ilerler. Myelinli liflerdeki bu hızlı iletime
saltotuar iletim denir. Hasara uğramış bir sinir bu impulsları motor son
plağa iletemez (3).
Sinir
iletiminde kalın myelinize fibriller en düşük depolarizasyon eşiğine
sahiptirler. Bu, özellikle elektrofizyolojik testlerin
değerlendirilmesinde klinik önem taşır. Çünkü test sırasında kaydedilen
bileşik aksiyon potansiyelinin büyük kısmı kalın myelinli fibrillerin
depolarizasyonuna bağlıdır ve özellikle kompresyon durumlarında ilk
etkilenen bu fibrillerdir. Dolayısı ile patolojiyi aksiyon
potansiyellerindeki azalmayla hemen anlamak mümkündür (1).
|
|
AKSONAL BLOK VE DEJENERASYONUN
PATOLOJİSİ
Akson
Schwann hücrelerinden yalıtılmış olsa dahi oksijen almak zorundadır.
Kendisinin aksoplazması ana hücre tarafından yeniden oluşturulmalıdır.
Ana nörondan aksoplazmanın ilerleme hızı günde 1 mm. olup, bu aynı
zamanda sinir kesildiği zaman oluşacak olan aksonun rejenerasyon hızıdır
(3). Dolayısıyla fasiyal sinirin proksimal parçasında oluşmuş bir
dejenerasyonda yeni aksonların motor son plaklara ulaşması yaklaşık 400
gün alacaktır (2). Sinir üzerine olacak bir bası aksonda veya sinir
trunkusunda bir dejenerasyon proçesi başlatır. Buna Wallerian
dejenerasyon adı verilir. Hasarlı kısımdan elektrik iletiminin
geçmesi mümkün değildir, ancak bu kısmın distalinde iki veya üç günlük
yaşam elektriki uyarılmada bozukluk olmadan devam eder (3). Diğer
taraftan dejenerasyon %50'lere varıncaya kadar fasiyal fonksiyonlar
normal kalabilmektedir (6,7). En ideal şartlarda bile normal kas
gerginliğine dönüş nadirdir. İyileşmenin derecesi orjinal motor son
plaklara dönen fibrillerin sayı, büyüklük ve myelinizasyon derecesi ile
bağlantılıdır. Bazı fibriller rejenere olmazlar, bazıları da başka kas
gruplarına saparlar. Bu yüzden kaslara ulaşan aksonların sayısı az olur.
Buna ilaveten uygun kaslara ulaşan rejenere olmuş aksonlar orjinal
fibrillere göre daha küçük ve daha az myelinize olmuşlardır. Bunlara
bağlı olarak impulsların taşınması daha yavaştır ve hızda büyük
varyasyonlar olacak şekildedir. İnnervasyonda sapmalar neticesinde hasta
her bir kas grubunu bağımsız olarak hareket ettirmede zorlanır. Ortaya
çıkan kitlesel hareket sinkinezi olarak adlandırılır. Bunu tipik
örneği gözler kapatılırken dudaklarda çekilme olmasıdır. Bir otonomik
sinkinezi olan timsah göz yaşı durumu, fasiyal sinirin burun ve lakrimal
beze giden büyük süperfisiyal petrozal dalı ve submandibuler beze giden
korda timpani dalının bozuk rejenerasyonu neticesinde ortaya çıkar.
Yemek yeme esnasında salivar fibrillerin uyarılması lakrimal bezi uyarır
ve tükürük yerine göz yaşı akar. Bundan başka şiddetli dejenerasyonun
göstergesi olan kas spazmları, hatta kontraktür ve kalıcı yüz
distorsiyonları ortaya çıkabilmektedir (3).
|
|
SİNİRDEKİ HASARIN SINIFLANDIRILMASI
Sunderland bir periferik sinir fibrilinin maruz kalabileceği 5 tip hasar
derecesi tarif etmiştir (3) (Şekil-3). |
|
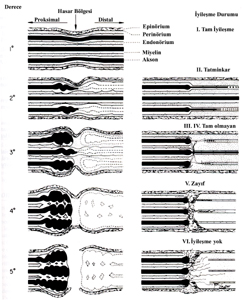
Birinci
derece hasar:
Nöropraksi veya iletim bloğu olarak da adlandırılan bu durumda sinir
anatomik olarak intakttır, ancak intranöral basıncın artmasına bağlı
olarak gelişen fizyolojik blok vardır. Özellikle dışardan olan basılar
nöropraksi durumuna yol açarlar. Sinir, bası yerinde impuls iletimini
gerçekleştiremez buna karşılık lezyonun distaline uygulanacak elektrik
uyarana cevap verir. Bası ortadan kalkacak olursa sinirin innerve ettiği
kas hareketleri hemen veya en geç 3 hafta içinde normale döner ve
rejenerasyon hatası olmaz. Nöropraksinin mekanizması hasar görmüş
intranöral kapillerlerden sıvı sızmasına sekonder olarak gelişen
endonöriumdaki elektrik direnci artmasıyla açıklanmaktadır (2).
İkinci
derece hasar:
Bu tip hasara aksonotmezis yada Sunderland'ın 2. derece hasarı denir. Bu
hasar nöropraksiye yol açmış basının devam etmesi sonucunda gelişir ve
bu, nörotmezisten ayrı bir olay olarak kendini gösteri (2). İntranöral
basıncı artmasına bağlı olarak venöz drenajda obstrüksiyon, buna bağlı
olarak aksoplazma hasarı ile birlikte sinirin distal ve proksimalinde
şişlik ve sonuçta basıya uğramış arterioller boyunca sinirin
beslenmesinde bozukluk söz konusudur. Sonuçta akson kaybı ortaya çıkar.
Ancak endonöral tüpler sağlam kalır. Hasar geriye dönecek olursa
iyileşme tam olmakla beraber dejenere olmuş aksonların rejenerasyonu
için zamana ihtiyaç olduğundan 1. derece hasara göre daha uzun bir süre
gereklidir. Dolayısıyla iyileşme genellikle 3 hafta ile 2 ay içinde olur
ve sonuçta rejenerasyon hatası gözlenmez (3).
Üçüncü
derece hasar:
Nörotmezis olarak da bilinir. İntranöral bası artmaya devam etmektedir
ve endonöral tüp kaybı ortaya çıkmıştır. Klinik olarak en sık travma
sonrasında gelişir. Bu hasarda elektriksel uyaranlara cevaplarda
belirgin derecede azalma olur ve spontan iyileşme 2-4 aya kadar kendini
göstermez. Rejenere olan aksonlar uygun bir distal endonöral tüp bulmada
düzensiz ve birbirinden bağımsızdırlar, bu yüzden iyileşme inkomplet ve
sinkinezi ile birlikte
Şekil-3: Hasarın Sınıflandırılması (Sunderland)
olur.
Bozuk rejenerasyonun derecesi direk olarak hasarlı endonöral tüp
sayısına bağlıdır (3).
Dördüncü ve beşinci derece hasarlar:
Sinirin parsiyel veya tam kesisi sonucunda ortaya çıkarlar. Bu tip
hasarlarda spontan iyileşme beklenmez. Hasardan sonra en kısa zamanda
yapılacak bir cerrahi müdahale iyileşme üzerine büyük katkıda bulunur.
Endonöral tüplerin büyük çoğunluğunun veya tamamının kaybına ilaveten
dördüncü derecedeki perinörium kaybı ve beşinci derecedeki epinörium
kaybından dolayı en ideal şartlarda dahi iyileşme ilk üç derecedeki gibi
olmaz.
Bunların
yanında bazen birden fazla hasar tipinin birlikte olabildiği durumlar
ortaya çıkabilmektedir (3). |
|
HASARDAN SONRA FASİYAL SİNİR FONKSİYONUNDAKİ
DEĞİŞİKLİKLER
Fasiyal
sinir hasarından sonra meydana gelen hipokinezi ve hiperkinezilerden,
Ranvier düğümleri arasındaki mesafelerin değişmesi, yeni oluşan
aksonların myelin kılıfının normalden daha ince olması, iyileşen
aksonlar arasında çaprazlaşmalar, kas-sinir kavşağında, ponstaki motor
çekirdekte ve santral bağlantılarındaki değişiklikler ve hasar
bölgesinden kaynaklanan spontan elektriksel deşarjlar sorumludur.
Sinkinezi:
Göz kırpma sırasında ağız köşesinin hareket etmesi, gülme sırasında göz
kapağının kapanması veya yüzün bölümlerinin ayrı ayrı hareket
ettirilemediği kitlesel kas hareketlerine sinkinezi adı verilir.
Sinkinezilerin nedeni, sinir hasarı bölgesinde iyileşen aksonların
çaprazlaşması ve inerve etmeleri gereken kaslardan farklı kaslara ait
myelin kılıflarının içine ilerlemeleridir.
Timsah
gözyaşları:
Çiğneme ve yemek yeme sırasında, hasar gören fasiyal sinir tarafındaki
gözde yaşarma meydana gelmesidir. Bunun nedeni, genikulat ganglion
civarındaki sinir lezyonlarında, submandibüler ve sublingual tükürük
bezlerine giden parasempatik liflerin n.petrosus superficialis major
içine doğru hatalı rejenerasyonla lakrimal beze ulaşmalarıdır.
Hemifasiyal spazm:
Hasar bölgesindeki spontan elektriksel depolarizasyonların komşu sağlam
lifleri de uyarması sonucunda bütün yüz yarısında istemsiz kitlesel kas
kontraksiyonlarının görülmesidir.
Stapes
tendonu kontraksiyonları:
Yüz kaslarının hareketi sırasında stapes tendonunun kasılarak kulakta
dolgunluk hissi ve uğultu yakınmalarına neden olan, hatalı rejenerasyon
nedeniyle gelişen bir hiperkinetik sendromdur. |
|
FASİYAL PARALİZİLİ HASTANIN DEĞERLENDİRİLMESİ
Fasiyal
sinir paralizili hastanın değerlendirilmesinde ilk yapılacak olan ayırım
paralizinin santral mı periferik mi olduğudur. Santral fasiyal
paralizilerde alında frontal kasın fonksiyonu normaldir ve hasta
kaşlarını kaldırarak alın cildini kırıştırabilir. Periferik fasiyal
paralizilerde yüz yarımındaki bütün kaslarda fonksiyon kaybı ile
birlikte gözyaşında azalma, tat bozukluğu ve stapes refleksinin kaybına
bağlı hiperakuzi görülebilir.
Periferik fasiyal paralizi tanısal çaba gerektirir. Sıklıkla tedavi
edilebilir bir neden bulunabileceğinden hepsinin etyolojisini saptamak
için ayrı çaba sarf etmek gereklidir. Cawthorne’nun dediği gibi “Bütün
bu paraliziler Bell Paralizisi değildir”. Medikal literatür
tarandığında karşımıza bir çok olası neden çıkmaktadır, bunlar Tablo-I’de
özetlenmiştir. May 1963-1996 yılları arasında takip ve tedavi ettiği
3650 periferik fasiyal paralizili hastanın ancak %52’sinde herhangi bir
etyolojik neden tespit edememiştir. Bu bakışın tersine Bell paralizisi
tanısı konan hasların bir kısmında ise hayatı tehdit edebilecek başka
bir hastalığın bulunma ihtimalinin olmasıdır. Bell Paralizi olarak
refere edilen 2256 hastanın 300’ünde (%13) etyolojik neden tespit
edilmiştir ve tespit edilen hastalıkların başında tümör, Herpes zoster
cephalicus ve enfeksiyonlar gelmektedir.
Dikkatle
alınan iyi bir anamnez, fizik muayene bulguları ve özel test
sonuçlarından elde edilen veriler, diagnostik ipuçları oluşturmalıdır
(8) (Tablo-II).
|
|
Tablo-I: Fasiyal Paralizi Nedenleri |
|
Doğum
Molding
Forseps kullanımı
Myotonik distrofi
Möbius Sendromu
Nörolojik
Operkuler sendrom
Millard-Gubler sendromu
Sefalik tetanoz
Psödotümör serebri
Neoplastik
Kolesteatoma
7. sinir tümörü
Glomus jugulare
Lösemi
Meningiom
Karsinom(primer yada metastatik)
Sarkomlar
Epinöral psödokist (9)
|
Enfeksiyon
Otitis eksterna/media (akut/kronik)
Mastoidit
Herpes Zoster
Poliomyelit
Suçiçeği
Kızamık
Enfeksiyoz mononukleoz
Influenza
Akut supuratif parotid
Granulomatöz enfeksiyonlar
Travma
Kafa tabanı kırıkları
Yüz yaralanmaları
Penetran orta kulak yaralanmaları
Barotravma (yükseklik ve sualtı)
Metabolik
Diabetes mellitus
Hiper/Hipotiroidi
Hamilelik
Hipertansiyon |
İatrojenik
Serebellopontin köşe cerrahisi Mandibuler blok anestezisi
Parotis cerrahisi
Antitetanoz serum
Temporal kemik cerrahisi
İdiopatik
Bell
Melkerson-Roshental sendromu
Otoimmun sendrom
Temporal arterit
Multipl skleroz
Wegener granulomatozisi (10)
Toksik
Talidomid
Tetanoz
Difteri
Karbonmonoksit
Etilen glikol
Alkolizm
|
|
|
|
Periferik fasiyal paralizilerde etyolojinin
aydınlatılması ve en sık rastlanan Bell paralizisi (idiopatik
periferik fasiyal paralizi) tanısının koyulması için, ayırıcı tanısı
yapılması gereken birçok nedenin gözden geçirilmesi ve ekarte edilmeleri
gerekir. Ayırıcı tanıdaki muhtemel olasılıklar anamnez, fizik muayene ve
laboratuar incelemeleri ile hızla daraltılabilir.
|
|
Tablo-II: Fasiyal paralizili hastanın
değerlendirilmesi |
|
Anamnez* : |
Paralizinin başlangıcı, süresi, progresyon
hızı, rekürrens ve ailesel özellikler, eşlik eden semptomlar,
geçirilmiş cerrahi ve önemli hastalıklar |
|
Fizik muayene* : |
Baş-boyun muayenesi, otoskopi, üst
solunum-sindirim sistemi muayenesi, kraniyal sinirler, parotis
bezi ve boyun palpasyonu, nörolojik muayene, serebellar
testler, motor muayene
Fasiyal paralizinin değerlendirilmesi (Komplet - İnkomplet -
Tek bir dalda veya bütün fasiyal sinirde tutulum Unilateral –
Bilateral),
H-B derecelendirmesi |
|
Topografik testler: |
İşitme* ve denge testleri
Schirmer testi*
Stapes refleksi*
Tat testi* |
|
Elektriksel testler: |
Maksimal uyarı testi (MST)
Elektronöronografi (ENoG)*
Sinir eksitabilite testi (NET)
Elektromyografi (EMG) |
|
Laboratuar incelemeleri :
|
Radyolojik incelemeler (BT ve MRI)
Lomber ponksiyon
Tam kan sayımı
Sedimantasyon hızı
Akciğer grafisi
Serumda spesifik antikorlar
Antinükleer antikor (ANA) ve romatoid faktör
Glukoz tolerans testi |
|
* :
Rutin olarak tüm olgularda yapılmalı |
|
|
|
ANAMNEZ
İnkomplet (parezi)
veya komplet (paralizi) olması, ani veya geç gelişimi şeklindeki
paralizinin başlangıcına ait anamnezden alınan bilgiler kesin tanı
koydurucu olmamakla birlikte, prognozla ilgili ipuçları verir. Genel
olarak inkomplet ve geç başlayan fasiyal paralizilerde düzelme daha
iyidir; komplet başlayıp elektrofizyolojik testlerde de tam dejenerasyon
görülen paralizilerde ise fasiyal sinir fonksiyonunun düzelmesi
açısından prognoz daha kötüdür. Fasiyal paralizilerin hepsinde başlangıç
ani olabilir; diğer semptomların ortaya çıkışından sonra gelişen geç
paraliziler sıklıkla enfeksiyöz ve travmatik nedenlerde görülür. Fasiyal
paralizilerin çoğu ilk 2-3 hafta içinde bir miktar düzelme gösterirler.
İlk 3 hafta sonrasında progresyon göstermeye devam eden paralizilerde
etyolojide tümör düşünülmelidir. Yavaş progresyon görülen 197
vakanın 105’inde (%53) fasiyal siniri tutan tümör bulunmuştur, bunların
da %42’si malign tümör olduğu tespit edilmiştir (8). 3 haftayı geçen
progresyon tümör varlığını düşündürmesine rağmen başlangıcından 10 güne
kadar progresyon Bell paralizisi, eksternal künt travma, cerrahi travma
durumlarında görülebilir (8).
Fasiyal
paraliziye eşlik eden semptom ve bulgular da ayırıcı tanı için
önemlidir. Yüzde hipoestezi, otalji, hiperakuzi, gözyaşında azalma ve
tat değişikliği, Bell paralizisi ve Ramsay Hunt sendromu’nda (herpes
zoster otikus) sıktır. Şiddetli kulak ağrısı ve aurikulada veziküllü
döküntüler herpes zoster enfeksiyonu için tanı koydurucudur.
Sensorinöral işitme kaybı ve vertigo bazı herpes zoster otikus
olgularında görülebilir, ancak Bell paralizisinde yoktur. Yüzde tik
şeklinde istemsiz spazmlar, yavaş progresyon görülen fasiyal paraliziler
ve işitme kaybı da dahil olmak üzere diğer kraniyal sinir paralizilerine
ait bulguların eşlik etmesi tümör düşündürmelidir.
Aynı
tarafta rekürren fasiyal paralizi Bell paralizisinde, Melkerson-Rosenthal
sendromunda (üst dudakta belirgin olmak üzere yüzde ödem, fissürlü
dil ve migren benzeri başağrıları ile seyreden, herediter geçişli ve
otoimmün olduğu düşünülen bir klinik tablodur) ve yavaş büyüyen
tümörlerde görülebilir; karşı tarafta rekürrens hemen daima Bell
paralizisini düşündürmelidir. Ailede fasiyal paralizi bulunması Bell
paralizisi ve Melkerson-Rosenthal sendromunu akla getirmelidir.
Anamnezde elde edilebilecek diğer ipuçlarına göre kanserler, sarkoidoz,
diabetes mellitus, gebelik, otoimmün hastalıklar ile parotis, posterior
fossa ve temporal kemiğe ait geçirilmiş operasyonlar da ayırıcı tanıda
dikkate alınmalıdır.
Periferik fasiyal paralizilerin %50’sinden fazlası idiopatiktir. İkinci
sırada travmalar (yaklaşık %20), üçüncü sırada enfeksiyöz nedenler
gelir. İdiopatik fasiyal paralizi (Bell paralizisi) tanısına,
etyolojiden sorumlu diğer nedenler ekarte edildikten sonra ulaşılabilir.
|
|
Tanısal Özellik: Başlangıç, Progresyon, Rekürrens, Bilateralite (8)
Başlangıç:
Fasiyal paralizinin etyolojisine sadece başlangıcı değerlendirerek karar
verilemez. Bell paralizisi, herpes zoster, temporal kemik fraktürleri,
iatrojenik, enfeksiyon ve neoplazmları içeren geniş grupta başlangıç ani
veya gecikmiş inkomplet veya komplet paralizi tespit edilebilir. Bununla
birlikte başlangıç diagnostik fazla önem taşımasa da prognostik önemi
bulunmaktadır. Bell paralizisi, travma veya enfeksiyona bağlı inkomplet
paralizi oluşur ve komplet hale dönüşmezse bu hastada geri dönüş büyük
oranda tam olacaktır. Yavaş progresif paralizi gelişimi bulunduğunda
altta yatabilecek neoplazm mutlaka dikkate alınmalıdır. Yavaş progresyon
görülen 197 vakanın 105’inde (%53) fasiyal siniri tutan tümör
bulunmuştur, bunların da %42’si malign tümör olduğu tespit edilmiştir.
3
haftayı geçen progresyon tümör varlığını düşündürmesine rağmen
başlangıcından 10 güne kadar progresyon Bell paralizisi, eksternal künt
travma, cerrahi travma durumlarında görülebilir. Yavaş progresyon,
inkomplet oluşan paralizinin sonrasında ortaya çıkan doku ödemi ve
sinire yaptığı basının sinir beslenmesini bozması sonucu ortaya
çıkmaktadır. Bununla birlikte Bell paralizide yavaş progresyon geri
dönüş için iyi prognostik kriterdir, inkomplet form komplet hale
dönüşmüşse geri dönüş oranı %75’e düşmektedir. Herpes zoster’in Bell
paraliziden farkı progresyonun 14-21 günden fazla sürebilmesidir.
Rekürrens:
Tekrarlayan fasiyal paralizili hastalara gereken özel dikkat gösterilir.
Rekürrens Bell paralizi, Melkersson-Rosenthal sendromu ve tümörlerde
görülür. Bell paralizi hastaların %10-15’inde rekürrens görülebilir.
Bunların %60’ı karşı tarafta gelişir. Pozitif aile anamnezi olan
hastalarda rekürrens görülebilir. Pozitif aile anamnezi olan hastalarda
rekürrens 2,5 kat daha fazladır.
İpsilateral rekürrens fasiyal sinirin tümör tarafından tutulması
nedeniyle oluşabilir. İpsilateral rekürrens olduğunda tümör için ayrı
inceleme önerilmektedir.
Rekürren
Değişken Paralizi: İpsilateralin tersine bu grubun tamamına yakını nadir
hastalıklar hariç Bell paraliziyi gösterir.
Melkersson- Rosenthal sendromu sendromu bu nadir hastalıkların en fazla
görülenidir. Bu sendrom Bell paraliziden şu belirgin özelliklerle
ayırtedilebilir;
Rekürren
değişken fasiyal paralizi
Rekürren
orofasiyal ödem
Çellitis
Fissürlü
dil
Bir çok
otör bu sendromun tanısı için bu 4 manifestasyonun ikisinin bulunmasının
yeterli olduğu fikrindedirler.
Bilateral Simultane Paralizi
Bu durum
May’ın 3650 hastalık serisinde %2 oranında görülmüştür. Bu grupta
ayırıcı tanı şunlar arasında yapılmalıdır:
Guillan-Barre
Sendromu
Möbius
Sendromu
Sarkoidoz (Heerfordt sendromu) Myotonik distrofi
Kafa
travması
Enfeksiyon mononükleoz
Sitomegalovirüs
Akut
porfiriazis
Botulizm
Lyme
Hastalığı
Bell
paralizi
Kemik
Hastalıkları
Hipotiriodizm
Charcot-
Marie- Tooth Sendromu
Myestenia gravis
Bilateral akut veya kronik otitis media
|
|
SEMPTOM ve BULGULAR İLE AYIRICI TANI (8)
Ağrı
veya Uyuşukluk
Ani
başlayan periferik fasiyal paralizi ile birlikte ağrı, Bell paralizi,
herpetik nöropati ve tümörlerde görülür. Ağrı tek başına diagnostik
olmadığı gibi olmamasının da prognostik bir önemi yoktur.
Veziküller
Veziküllerin bulunması Ramsay Hunt sendromunu düşündürür. Ancak Herpes
simplex Tip I ile de beraber bulunabilir.
Kulak
Temporal
kemiğin tutulumu durumunda fasiyal paralizi nedenin olması yüksek
ihtimaldir. Akut veya kronik kulak enfeksiyonu, geçirilmiş kulak
ameliyatı veya işitme-denge şikayetleri değerlendirilmelidir.
Dengesizlik
Denge
değişiklikleri ile birlikte fasiyal paralizi, en yaygın olarak herpes
zoster cephalicus da görülür, fakat serebellopontin köşede veya internal
akustik kanaldaki lezyonlarda da bulunabilir. Dengesizlik ve fasiyal
paralizi, Bell paralizi, travma, tümör ve multipl sklerozda görülebilir.
ANAMNEZ İLE AYIRICI TANI (8)
Sistemik
Hastalıklar
Diabet,
alkolizm, kollajen vasküler bozukluklar, hipotiroidizm, amiloidoz ve
hipertansiyon gibi periferik nöropati yapabilen hastalıklarda paralizi
görülebilir. Daha nadir de olsa bazı hastalıkların seyrinde fasiyal
paralizi ortaya çıkabilir. Wegener granülomatozisin temporal kemik
tutulumu olduğunda rekürren otitis media, mastoiditin yanında fasiyal
paralizi de görülebilir (10).
İlaçlar
Tüberküloz tedavisinde kullanılan izoniazid (INH) nörotoksik etkisiyle
fasiyal paralizi yapabilir. Ayrıca arsenik toksisitesine sekonder olarak
da ortaya çıkabilir.
Aşılar
Polio,
kuduz ve influenza aşılamaları sonrasında fasiyal paralizi
bildirilmiştir.
Maligniteler
Özellikle yüz ve skalp cildi, üst solunum yolu, parotis, tiroid,
akciğer, göğüs, böbrek, over veya prostatın tutulduğu durumlar başta
olmak üzere kanser hikayesinin bulunduğu hastalarda metastaz nedeniyle
fasiyal paralizi görülebilir.
FİZİK
MUAYENE
Fasiyal
paralizili hastalarda tam ve detaylı bir KBB ve Baş-Boyun muayenesi
yapılmalıdır. Fasiyal paralizinin nedeni sıklıkla temporal kemikle
ilgili olduğu için dış kulak yolu, kulak zarı ve orta kulağın muayenesi
yapılmalıdır. Bu arada parotis bezi de ayrıca dikkatle ele alınmalıdır.
 Fasiyal
paralizi derecesinin belirlenmesi Fasiyal
paralizi derecesinin belirlenmesi
Hastanın
mevcut durumunu mümkün olduğu kadar standart olarak kayıt etmek ve gerek
takibinde gerekse tedaviden elde edilecek sonuçların
değerlendirilmesinde kullanılacak şekilde paralizinin şiddetini not
etmek önemli noktalardan biridir. Bunun için House-Brackmann
derecelendirme sistemi yaygın olarak kullanılmaktadır (Tablo-III). Bu
derecelendirme sisteminden başka “Fish”, “Yanagihara”, “Hastanın kendini
değerlendirmesi” gibi daha farklı yöntemler de kullanılmaktadır (11).
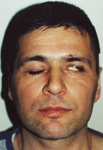
Hastada alın cildini kırıştırılması, göz kapağının kapatılması,
gülümseme ve ıslık çalma hareketlerini yapması istenerek bunlardaki
simetrisine bakılır. Normalde göz kapağının kapatılması sırasında göz
küresi fizyolojik olarak yukarı hareket eder; komplet fasiyal
paralizilerde göz kapağının kapanmaması nedeniyle göz küresinin bu
hareketinin görünür hale gelmesine ve hareketin sonunda sadece skleranın
görünmesine Bell fenomeni (Resim-1) adı verilir.
Resim-1: Sol periferik fasiyal
paralizide Bell Fenomeni
|
|
Tablo-III : House-Brackmann fasiyal paralizi derecelendirme
sistemi (1985) |
|
Grade 1
|
Tüm sahalarda normal, simetrik fonksiyon. |
|
Grade 2
|
Yalnızca yakın inspeksiyonda fark edilebilen
hafif güçsüzlük; minimal efor ile göz kapatılabiliyor;
maksimal efor ile gülme sırasında hafif asimetri; zorlukla fark
edilebilen sinkinezis; kontraktür veya spazm yok. |
|
Grade 3 |
Disfigürasyona yol açmayan bariz güçsüzlük;
kaşını kaldıramayabilir; maksimal efor ile göz tam
kapatılabiliyor; güçlü ancak asimetrik ağız hareketi var; bariz
ancak disfigürasyona yol açmayan sinkinezis, kütle hareketi veya
spazm var. |
|
Grade 4
|
Bariz ve disfigürasyona yol açan güçsüzlük; kaş kaldırılamıyor;
maksimal efor ile göz tam kapatılamıyor ve ağız hareketleri
asimetrik; şiddetli sinkinezis, kütle hareketi veya spazm. |
|
Grade 5
|
Zorlukla fark edilebilen hareket; göz tam kapatılamıyor, ağız köşesinde hafif hareket
var; sinkinezis, kontraktür ve spazm genellikle yok. |
|
Grade 6 |
Hiç
hareket yok; tonus kaybı; sinkinezis, kontraktür veya spazm yok.
|
|
|
LABORATUAR İNCELEMELERİ
Odyometri:
Temporal kemikle ilgili birçok etyolojik neden bulunması ve fasiyal
sinirin posterior fossada akustik sinir ile birlikte seyretmesi
nedeniyle fasiyal paralizili bütün hastalarda odyolojik inceleme
yapılmalıdır.
Topografik testler
Fasiyal
sinir lezyonunun intratemporal lokalizasyonunun belirlenmesi için
tanımlanmış olan topografik testler, başlangıçtaki lezyon
lokalizasyonu paralizinin seyri sırasında proksimal veya distale doğru
hızlı değişiklikler gösterebildiği için tedavi planlamasında ve prognoz
tayininde güvenilir kabul edilmemektedir. Topografik testlerin temeli,
temporal kemik içindeki dalların fonksiyonlarının ayrı ayrı
değerlendirilmesidir.
Schirmer
testi:
N.petrosus superfisialis fonksiyonunun değerlendirilmesinde kullanılan
Schirmer testinde her iki alt göz kapağına yerleştirilen 1 cm
eninde ve 5 cm uzunluğundaki kurutma kağıtlarında meydana gelen
ıslanmada %25'den fazla fark olması, "azalmış" test sonucu olarak kabul
edilir.
Çeşitli
araştırmacılar tarafından bununla ilgili olarak ileri sürülen sonuçlar
farklılık göstermektedir. May'in salivasyon ve lakrimasyon testlerinin
tam olmayan iyileşmelerde %90 doğru fikir verdiğini tesbit ettiği buna
karşılık Adour'un 839 hastada yaptığı araştırmada lakrimasyonun
güvenilir ve prognostik test olmadığı ileri sürdüğü bildirilmektedir.
Yaygın kanı daha çok topognostik değerinin olduğu doğrultusundadır (12).
Stapes
Refleksi:
N.stapedius fonksiyonu, impedans odyometri ile stapes refleksinin
ölçülmesi ile değerlendirilir; normalde pozitif olan stapes refleksi,
sinirin disfonksiyonunda "negatif" bulunur.
Topognostik değeri de olan bu test son zamanlarda erken dönemde prognoz
tayininde kullanılmaktadır. Bazı araştırmacılar bu testin prognostik
değerinin olmadığını savunurlarken, bazıları özellikle erken dönemlerde
pozitif olmasının iyi prognoz göstergesi olduğu ileri sürmektedirler. Bu
testin de prognoz saptamadaki yeri tartışmalıdır (13). Portmann ve ark.
yaptıkları bir çalışma sonucunda stapes refleksinin tek başına
prognostik değerinin yeterli olmadığını, ancak diğer klinik parametreler
ve elektriksel testlerle kombine edildiğinde yaralı olduğunu
bildirmişlerdir (14).
Tat
testi:
Korda timpani fonksiyonu hem tat, hem de parasempatik liflerinin testi
ile değerlendirilebilir. Tat duyusunun incelenmesi için, dört temel tat
içeren solüsyonlar (gustometri) ve elektrik akımı (elektrogustometri)
kullanılabilir.
Elektrogustometri, elektrik akımı ile reseptörlerin uyarılması esasına
dayanır. Uyaran olarak şeker, tuz, kinin gibi maddelerle hazırlanmış
solüsyonların kullanıldığı testlere göre daha doğru sonuç verse de,
subjektif oluşu ve trigeminal sinir ile etkileşim nedeniyle sık
kullanılan bir prognostik test değildir (12).
Tükürük
akım testi:
Korda timpaninin sekretuar parasempatik liflerinin fonksiyonu ise, her
iki tarafta Warthon kanalı orifislerine yerleştirilen kataterlerden elde
edilen tükürük miktarları arasındaki farkı inceleme prensibine dayanan
Blatt testi ile değerlendirilebilir.
Bu test,
hastalıklı ve sağlam taraftaki Warthon kanallarından dışarı çıkan
tükürük miktarının karşılaştırılması esasına dayanır. İlk defa Magielski
ve Blatt tarafından ortaya atılmış bir test olduğu bildirilmektedir (1).
Her iki Warthon kanalına 50 no’lu polietilen tüp yerleştirilir ve 1-5
dakika boyunca akım monitorize edilir. İki taraf arasında %25'lik bir
fark anlamlı olarak değerlendirilir. Ancak bu test, bilateral vakalarda,
kooperasyonun güç olduğu vakalarda çocuklarda, çocuklarda pek kullanışlı
değildir. Diğer bir dezavantajı da korda timpaninin komplet bloğa maruz
kalması halinde dahi tükürük akımında her zaman belirgin bir azalma
gözlenmeyebilmektedir. Bazı araştırmacılar (12) prognostik değerinin iyi
olduğunu, bazıları (15) ise iyi olmadığını ileri sürmektedirler.
Tükürük
pH'sı çalışmaları:
Tükürük
akını arttıkça pH'nında arttığı ve pH'sı 6.4 ve üstü olan hastaların
çoğunluğunda tam iyileşme olduğu, pH'sı 6.2 veya daha düşük olanlarda
ise prognozun daha kötü olduğu ileri sürülmektedir (13). Bu testin
prognoz tayininde kullanılabilmesi için başka araştırmalara ihtiyaç
vardır.
Elektrofizyolojik testler
Fasiyal
paralizilerde dejenerasyonun seyrinin takibinde ve prognoz tayininde
kullanılan en popüler elektriksel testler sinir eksitabilite testi
(NET), maksimal uyarı testi (MST), elektronöronografi (ENoG)
ve elektromiyografidir (EMG). İnkomplet başlayan ve
progresyon göstermeyen paralizilerde prognoz iyi olduğu için elektriksel
testlerin yapılmasına ihtiyaç yoktur.
Komplet
ve progresyon gösteren inkomplet paralizilerde, üçüncü günden
itibaren ilk 3 hafta içinde aralıklarla tekrarlanan NET,
MST ve ENoG ile sinir dejenerasyonunun seyri takip
edilebilir. Sinir dejenerasyonunda yüzün iki tarafı arasında NET'de
uyarılma eşiklerinde, MST'de maksimal elektriksel uyarı ile kas
cevabında, ENoG'da sağlam motor nöronların oranında azalma tespit
edilir. Paralizinin ilk üç günü içinde henüz lezyon seviyesi ile
sinir-kas kavşağı arasında gelişecek olan Wallerian dejenerasyon
tamamlanmadığı için fasiyal sinir elektriksel olarak uyarılabilir ve bu
testler doğru sonuç vermez.
Akut
paralizilerde genellikle üç haftadan sonra başlayan
rejenerasyonun tespit edilmesi için kullanılabilecek tek inceleme
yöntemi ise EMG'dir. EMG'de kas fibrilasyon potansiyellerinin
görülmesi ve istemli motor cevapların kaybolması sinir dejenerasyonunu,
fibrilasyon potansiyelleri ile birlikte motor cevapların da görülmesi
inkomplet sinir hasarını, polifazik motor cevapların görülmesi
rejenerasyonu gösterir.
Faradik
- Galvanik akımla uyarma:
Bipolar
elektrodlar ile fasiyal sinire faradik ve galvanik uyarı verilerek
kasta ortaya çıkan kasılmaların gözlenmesi esasına dayanır. Dejenerasyon
durumlarında önce faradik akıma yanıt azalır ve 8. günden sonra dejenere
sinir lif yerinin innerve ettiği kaslarda yanıt kaybolur. Kaslar sağlam
olduğunda galvanik uyarıya yanıt 15. güne kadar devam eder.
Bu test
prognoz saptamada verimli değildir ve yerini diğer testlere bırakmıştır
(4).
Sinir
iletim hızının ölçülmesi:
Sinire
verilen uyarım ile kasta kasılmanın görülmesi arasında geçen zamanın (latans)
aradaki uzaklığa bölünmesi ile elde edilir (İH=Aradaki uzaklık (mm) /
Latans (msn)). Kısmi denervasyonlarda 5. gün, tam denervasyonda 1., 2.
gün içinde iletim hızında uzama ortaya çıkar. Normal tarafla
karşılaştırma gerekmediğinden bilateral veya rekürrens gösteren
paralizilerde kullanılabilir (16,17). Ancak fasiyal sinirin yüz
bölgesinde, kısa mesafede kıvrımlı yol alması, güvenilir olmayan
neticelere yol açabildiğinden prognostik bir test olarak pek ilgi
görmemektedir.
Sinir
iletim zamanı (Latans):
İlk kez Desmett'in 1958(de fasiyal sinir fibrillerindeki sinir iletim
zamanını belirleyen bir metottan bahsettiği ve daha sonraki zamanlarda
bu testin yaygın olarak kullanıma girdiği bildirilmektedir (18). Bu
testte fasiyal sinir stilomastoid foramen yakınından stimüle edilir.
M.frontalis, m. mentalis veya yüzün orta kısmındaki kaslar üzerine
yerleştirilen kaydedici elektrodlar ile kayıtlar yapılır. Her iki
bileşik aksiyon potansiyeli için latans; uyarının başlangıcı ile cevabın
başlangıcı arasında belirlenir (1). Bu testin prognostik değeri
konusunda farklı görüşler vardır. Ancak genel kanı sinir iletim hızına
göre daha doğru bilgi verdiği doğrultusundadır.
Sinir
uyarı testi (Nerve
Excitability Test - NET): Bu
testi 1964 yılında Hilger'in ortaya attığı ve bu yüzden Hilger testi
olarak da adlandırıldığı öne sürülmektedir (18). Önce yüzün sağlam
tarafındaki foramen stilomastoideum yakınında fasiyal sinirin
trunkusundan veya sinirin periferik dallarından uyarı verilir. Fasiyal
kaslardaki seğirme cevabı çıplak gözle takip edilir. Sıfırdan başlayarak
uyarı şiddeti artırılır ve ilk fasiyal cevabın elde edildiği eşik tespit
edilir. Paralizili taraf ile sağlam tarafta tespit edilen eşikler
karşılaştırılır. İki taraf arasındaki farkın 2-3.5 mA.'den fazla olması
prognozun kötü olduğunu gösterir (1,19). Karşı tarafta geçirilmiş bir
hastalık veya klinik olarak gözden kaçabilecek gizli progressif bir
lezyonun varlığında bu test yanlış neticeler verebilir. Zira gizli,
progressif bir lezyona bağlı gözlenebilen fasiyal güçsüzlük, sinir
fibrillerinde %50 oranında kayıp olana kadar görülmeyebilir (6). Başka
bir sorun da NET'te uygulanan düşük eşiklerden dolayı sadece myelinli
büyük fibrillerin uyarılabilmesidir. Dolayısıyla daha küçük, myelinli
olmayan ve uyarı için daha şiddetli akımlarla uyarılabilen fibrillerdeki
hasarlar gözden kaçabilmektedir (1). Tüm bu olumsuzluklara karşın kolay
uygulanması ve ucuz olmasından dolayı NET oldukça yaygın olarak
kullanılmaktadır.
Maksimal
uyarı testi (MST):
May
tarafından NET'in modifiye bir şekli olarak geliştirilmiştir. NET'de
kullanılan ve sadece gözle görülebilir sınırlı sayıdaki fibrilin
durumunu yansıtan minimal uyarı yerine sinirin bütün fibrillerinin
uyarılmasını sağlamak amacıyla maksimal uyarının kullanılması esasına
dayanır (1,20). Uyarı şiddeti 5 mA.'den başlanarak hastanın tolere
edebileceği en yüksek şiddete kadar artırılır. Ağrı olduğunda şiddet
biraz düşürülür. Alın, göz, burun, ağız, alt dudak ve boyundan elde
edilen kas cevapları tespit edilir ve karşı taraf ile kıyaslanır.
Kıyaslama sonucunda kas kontraksiyon farklılıkları eşit, azalmış ve
cevap yok şeklinde sınıflanır.
Kantitatif bir metot olmaması, kooperasyonu güç hastalarda zor
uygulanması ve iki tarafın karşılaştırılması esasına dayandığından
dolayı rekürrens gösteren veya bilateral olan vakalarda kullanılamaması
MST'nin dezavantajlarıdır (21). Ancak yüksek prognostik değeri, kolay ve
ucuz uygulanabilirliği nedeniyle ilgi duyulan bir testtir (12).
Elektronörografi (ENoG):
Elektronörografi fasiyal sinir paralizilerinde ilk defa Esslen (6)
tarafından kullanılmış ve Fish (22) tarafından geliştirilmiştir. May
(23) evoked elektromygrafi (EEMG) olarak isimlendirilmiştir. Uyarılmış
bileşik aksiyon potansiyellerinin kaydedilmesi esasına dayanan bu testin
yapılışı genel hatlarıyla MST gibidir. Farklı olarak kas hareketlerinin
çıplak gözle değerlendirilmesi yerine uyarılmış bileşik aksiyon
potansiyellerinin gelişmiş bir elektrodiagnostik cihazla elektromyografa
kaydedilmesi esasına dayanır. Fasiyal sinir stilomastoid foramen
çevresinden stimüle edilmekte kayıtlar nazolabial sulkus veya alar
kartilaj bölgelerinden alınmaktadır (8).
 Bu
testte bütün fibrillerin uyarılmasını sağlayan supramaksimal uyarı
kullanılmaktadır. Bunun için en büyük bileşik aksiyon potansiyeli (BAP)
amplitüdü elde edilinceye kadar uyarı şiddeti artırılır. İlave olarak
supramaksimal seviyeye ulaşmak için şiddetin %20'si kadar daha üst
seviyeye çıkılır. Tespit edilen şiddetteki uyarı 1.5-2 msn. süreyle
uygulanır. Dejenerasyonun derecesi, elde edilen bileşik aksiyon
potansiyellerin amplitüdleriyle doğrudan ilişkilidir (Şekil-4). Bu
testte bütün fibrillerin uyarılmasını sağlayan supramaksimal uyarı
kullanılmaktadır. Bunun için en büyük bileşik aksiyon potansiyeli (BAP)
amplitüdü elde edilinceye kadar uyarı şiddeti artırılır. İlave olarak
supramaksimal seviyeye ulaşmak için şiddetin %20'si kadar daha üst
seviyeye çıkılır. Tespit edilen şiddetteki uyarı 1.5-2 msn. süreyle
uygulanır. Dejenerasyonun derecesi, elde edilen bileşik aksiyon
potansiyellerin amplitüdleriyle doğrudan ilişkilidir (Şekil-4).
Şekil-4:
Normal (A) ve aksonal dejenerasyon gösteren (B) Bileşik Aksiyon
Potansiyelleri |
|
Bu
ilişkiden yaralanılarak sağlam ve hasta taraf cevapları
karşılaştırılarak aksonal dejenerasyonun yüzdesi belirlenir. Bir taraf
yüz yarısından elde edilen BAP amlitüdü karşı taraftakinin % 10'unun
altına düşerse % 90 üzerinde dejenerasyon söz konusudur ve bu kötü
prognoz göstergesi olarak kabul edilir (7,22,24).
Bu
testin en önemli avantajı doğrudan kantitatif analiz yapılmasına imkan
sağlamasıdır. Önemli dezavantajı ise testin uygulanmasında bugün
herkesin kabul ettiği bir standardizasyonun olmayışıdır. Özellikle
elektrod pozisyonları bakımından çok farklı görüşler bildirilmektedir
(8). Elde edilen BAP’nin amplitüdünün şekli büyüklüğü elektrod
yerleşimine, basıncına, cilt direncine, uyarının şiddet, süre ve
frekansına ve masseter kası artefaktına bağlı olarak değişiklik
göstermektedir. Bunlardan başka ortamdaki elektriksel güç odakları kayıt
artefaktlarına yol açabilmektedir. Bu artefaktlar bozuk sinüzoidal dalga
boylu, birbiri üzerine binmiş piklerin olduğu bir silik dalga olarak
kendini gösterir. Aygıtların uygu şekilde topraklamalarının yapılması bu
artefaktları azaltacaktır (25). Ölçüm esnasında cilt direncinin 5000
ohms, elektrodlar arası direncin 2000 ohms'dan düşük olması
gerekmektedir (19,26). Cilt direncinde artma olunca BAP amplitüdünde
düşme, ağrı eşiğinde yükselme ve düzensiz multifazik kayıtlar elde
edilmektedir. Bu durumla karşılaşıldığında uyarı elektrodunda çok az yer
ve basınç değişikli yapılması masseter artefaktını azaltmaktadır (7).
ENoG
üzerine yapılan bir çalışmada bu testin paralizinin prognozu hakkında
diğer testlere göre daha doğru fikir verdiği ortaya konmuştur. Ancak
teknik tecrübe gerektirmesi ve pahalı ekipmana ihtiyaç duyulması
nedeniyle rutin olarak az sayıda merkezde kullanılmaktadır.
Elektromyografi (EMG):
EMG'nin
ilk defa fasiyal paralizisinin değerlendirilmesinde 1944 yılında Weddel
ve akradaşları tarafından kullanıldığı bildirilmektedir. EMG ile alınan
cevaplar istirahatta ve istemli hareketler esnasında alınır. Söz konusu
cevaplar normal silik istirahat potansiyelleri ve polifazik
reinnervasyon potansiyelleridir. Elektriki suskunluk, normal innerve
olan kasın istarahatte olduğuna veya fibrozis nedeniyle oluşmuş şiddetli
kas harabiyetine işaret eder. Normal istemli motor ünit potansiyelleri
difazik veya trifazik morfolojili olup, 50-1500 mikrovoltluk
amplitüddedirler (1). Denerve kaslar uyarıya karşı çok hassastırlar ve
bu kaslar spontan elektriki potansiyeller üretirler. Bunlara fibrilasyon
potansiyelleri denir (8). Fibrilasyon potansiyelleri normal istemli ünit
potansiyellerine göre daha küçük amplitüdlü (100-200 mikrovolt) olup
denerve olmuş tek bir kas fibrilinin istemsiz ve gözle görünemez
kontraksiyonları şeklindedirler. bu durum kasın sinirindeki
dejenerasyona işaret eder (1). Aksonal dejenerasyonda fibrilasyon
potansiylerinin gelişmesi için 14-21 günlük bir sürenin gerekmesi ve
dolayısıyla erken dönemlerde sinirin durumu hakkında bilgi verememesi
EMG'nin en önemli dezavantajıdır (1,3,8,27). Ayrıca iğne elektrodu
kullanılması ve istemli hareketlerle testin yapılması kooperasyonu güç
ve çocuk hastalarda sorun olmaktadır. Bunlara ilaveten elektrod
pozisyonlarındaki hafif hareketlerin cevap amplitüdlerinde belirgin
varyasyonlara yol açması doğru kantitatif bir tayini güçleştirmektedir
(1). Akut paralizilerde EMG'nin erken dönemlerde fayda vermemesi, buna
karşılık ENoG, MST ve NET'in ise özellikle erken dönemlerde yol
gösterici olmaları, EMG'nin değerini düşürmüştür.
Göz
kırpma refleksi (Trigeminofasiyal refleks):
Bu
testin ilk defa Overend tarafından tarif edildiği bildirilmektedir (1).
Testte supraorbital foramenden perkutan uyarı verilir ve EMG cevapları
orbikularis okuli adalesinden kaydedilir (28). Afferent trigeminal sinir
ve efferent fasiyal sinir arasındaki refleks arkından yararlanılarak
sinirin intrakraniyal ve intratemporal kısımlarındaki iletim hızını
ölçülmesi esasına dayanır (1). Elde edilen cevapların fasiyal sinirin
yanında trigeminal sinir fonksiyonlarına da bağlı olması önemli bir
dezavantajı olduğundan testin prognostik değeri tartışmalıdır (12).
Fasiyal
sinirin manyetik olarak uyarımı:
Manyetik
alanın kemik dahil bütün dokulardan geçerek sinirin direk intrakraniyal
uyarılmasını sağladığı ilk kez 1985'de Barkerz tarafından ortaya
atıldığı bildirilmektedir (1). Elektriksel testlerde sinirin
intratemporal parçasının uyarılamaması ve dejenerasyonun stilomastoid
foramene ulaşmasının beklenmesi zorunluluğu gibi dezavantajları aşacak
potansiyelde görülmektedir. Henüz araştırma aşamasındadır (12,29,30).
Antidromik sinir aksiyon potansiyelleri:
Hasarın
yerinin daha iyi belirlenmesi bakımından antidromik veya retrograd
impuls iletiminden yararlanarak bu test geliştirilmiştir. Distal uyarıya
olan sinir yanıtı proksimalden elektronik olarak değerlendirilir.
Avantajı; sinirin stilomastoid foramenin proksimal kısmının
değerlendirilmesini sağlamasıdır. Ancak sinirin iç kulak yolundaki ve
labirenter parçasının değerlendirilmesinde verimli olmamaktadır. Uyarı
artefaktlarının azaltılması ve küçük antidromik cevapların
kaydedilmesindeki bir takım güçlükler bu metodun klinik uygulanmasına
sınırlamaktadır (31). Bu test henüz hastalar üzerinde rutin kullanıma
girmemiştir (32).
|
|
AKUT FASİYAL PARALİZİLİ HASTAYA YAKLAŞIM
Ani
başlayan fasiyal paralizili hastalara ve ailesine şu üç sorunun cevabı
hakkında bilgi
vermek
önemlidir;
1)Nedeni
nedir (tanı)?,
2)Ne
zaman düzelecektir (prognoz)?,
3)İyileşmenin hızlanması için ne yapılabilir (tedavi)?
Travma,
enfeksiyon ve tümör gibi belirli bir neden tespit edilemiyorsa ve
semptomlar uyuyorsa hastaya nedenin bir viral inflamatuar-immün
bozukluğa bağlı olduğu (Bell paralizisi) açıklanabilir. Bu hastalığın
büyük bir olasılıkla düzeleceği ve serebrovasküler olaylarla ilgisi
olmadığı da söylenmelidir.
Prognozla ilgili bilgiler paralizinin inkomplet veya komplet olmasına,
elektrofizyolojik test sonuçlarına ve düzelmenin başlangıç zamanına göre
hastanın daha sonraki kontrollerinde verilebilir. NET'in prognozdaki
hata yüzdesi % 16, MST'nin güvenilirliği %97, ENoG ise prognostik değeri
en yüksek olan testtir. ENoG'nin bulunmadığı yerde MST en iyi prognoz
belirleyicidir. Bu elektriksel testler inkomplet paralizide, yani
görünür istemli hareket mevcutsa gereksizdir. Eğer istemli hareket yoksa
prognozu belirlemek üzere yapılırlar.
Prognozu
etkileyen diğer faktörler:
1-
Tükürük salgısında azalma: Tükürük akımı % 25'e düştüğünde inkomplet
düzelme % 88
2- Tat
duyusunda azalma
3- Göz
yaşı sekresyonunda azalma olanlarda % 95 oranında hatalı rejenerasyon ve
inkomplet düzelme olur.
4-
Stapes refleksinin yokluğu: Refleksin 3 hafta içinde geri dönmesi
fasiyal fonksiyonun geri döneceğine işaret eder.
İdiopatik fasiyal paralizinin ve travma veya enfeksiyonlara bağlı akut
fasiyal paralizilerin ilk 14 gün içinde inkomplet kalması, prognozun iyi
olduğunu ve Grade I veya II seviyesine tatminkar düzelme olacağını
gösterir. Yine de, düzelmenin veya progresyonun tespit edilmesi için
hastaların ilk 3 hafta içinde periyodik aralıklarla takip edilmesi
gerekir. Komplet paralizili hastalarda prognozun takibi için,
elektrofizyolojik testlerin de yapıldığı günlük veya günaşırı
kontrollere ihtiyaç duyulabilir.
Bell
Paralizisi
Etyolojisi tam bilinmeyen ve en sık fasiyal paralizi (15-40/100.000)
nedeni olarak karşımıza çıkan bu tabloda sinir kılıfında ödem ve
Fallopian kanal içerinde sinirin sıkışması söz konusudur.
Klinik
olarak total paralizisi olmayan hastaların tamamına yakın kısmı medikal
tedavi ile eski görünümlerine dönerler. Bu grup hastalarda
elektrofizyolojik testlere ihtiyaç duyulmaz. Medikal tedavide; Prednizon
(4 gün 60mg/gün, sonra her gün azaltılarak 10 güne tamamlanır) ve
Asiklovir kullanılır. Ancak parezi şeklinde başlayıp progresyon gösteren
olgular ile total paralizisi olanlara mutlaka 3. günden itibaren
elektrofizyolojik testler (NET, MST veya ENoG) yapılmalı, %90’ın üstünde
dejenerasyon saptandığında da cerrahi tedavi uygulanmalıdır. Cerrahi
tedavi olarak tercih edilen yaklaşım yolu işitmesi iyi olan hastalarda
orta fossa + transmastoid, kötü olan hastalarda ise transmastoid
translabirentin total fasiyal sinir dekompresyonudur.
Ramsay
Hunt Sendromu (Herpes Zoster Oticus)
Bu
sendrom, viral prodrom, kulakta ve çevresinde şiddetli ağrı ile pinnada
veziküllerle karakterizedir. Hafif formlarında herhangi bir nörolojik
bulgu bulunmazken orta ve şiddetli formlarında sensorinöral işitme
kaybı, bozulmuş vestibüler fonksiyon ve hatta viral ensefalit eşlik
edebilir. Fasiyal sinir tutulumu da olduğunda eşlik eden bulgularla Bell
paraliziden kolayca ayırt edilebilir. Tedavisi aynı Bell paralizide
olduğu gibidir. Ancak Hunt sendromunda ortaya çıkan fasiyal paralizinin
prognozu Bell paraliziye göre daha kötüdür.
Travma
Kafa
tabanı, temporal kemik kırıkları, eksternal yüz yaralanmaları, penetran
orta kulak yaralanmaları, barotravma (yükseklik ve sualtı) travmatik
fasiyal paralizi nedenlerindendir. Bu grupta en sık temporal kemik
kırıklarına rastlanır.
Temporal Kemik Kırıkları
Longitudinal kırıklar (%70-80), transvers kırıklar (%10-30) ve oblik
(%10) olmak üzere üç şekilde karşımıza çıkarlar.
Longitudinal kırıklar, skuamoz veya parietal bölgeye gelen darbe ile
ortaya çıkar. Kırık hattı dış kulak yolu üst kısmında seyreder, zarı
geçer tensor timpani kanalı ile Genikulat Ganglion arasından orta fossa
ve foramen spinozum veya lacerumda sonlanır. Fasiyal sinir Genikulat
Ganglion seviyesinde yaralanır. Longitudinal kırıklarda %15-%20 fasiyal
paralizi gelişir. Gecikmiş tiptedir. Paralizi %50 intranöral hematom,
%30 kopukluk, %20 kemik spikül sonucu gelişir.
Transvers kırıklar fronto-oksipital yönde olur. Kırık hattı foramen
magnumdan başlar, petröz kemiği geçer. Fasiyal siniri labirentin segment
veya Genikulat Ganglion’da keser. Transvers kırıklarda %40-%50 bazı
serilerde %70 fasiyal paralizi gelişir. Çoğunlukla erken tiptedir,
laserasyon veya avulsiyon sonucu oluşur.
Temporal
travmalarda kırık yerin saptanmasında bilgisayarlı tomografi en önemli
tanı yöntemidir. Fasiyal fonksiyonlar elektrodiagnostik testlerle
araştırılır. Gecikmiş veya erken tip paralizi ayırımı çok önemlidir.
Erken tiplerde, total paralizi varsa ve hastanın genel durumu olanak
sağlıyor ise acil cerrahi eksplorasyon, parezi varsa anti-enflamatuar
tedavi uygulanır. Gecikmiş tip parezilerde yine anti-enflamatuar tedavi,
progresyon gösteren parezi total paraliziye doğru gidiyorsa acil cerrahi
eksplorasyon planlanmalıdır. Cerrahi yöntemin seçimin en önemli
kriterlerden biri işitmenin durumu olup iyi işitmesi olan hastalarda
Orta fossa + Transmastoid yaklaşım tercih edilirken işitmesi kötü olan
hastalarda transmastoid translabirentin yaklaşım uygulanır. Cerrahi
işlem sırasında sinirde tam kesi saptandığında ve uçları bir araya
getirilemiyorsa re-routing + uç uca anastomoz yada greftleme teknikleri
uygulanabilir.
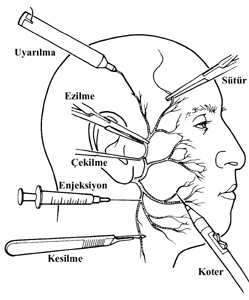 İatrojenik İatrojenik
İatrojenik fasiyal paralizi cerrahi işlem sırasında
sinirin kesilmesi, enjeksiyonu, çekiştirilmesi, sıkıştırılması,
uyarılması, sütüre edilmesi ve koterizasyonu nedeni ile ortaya çıkar
(Şekil-5).
Şekil-5: İatrojenik fasiyal sinir hasarları (M.May) |
|
En sık
serebellopontin köşe cerrahisi sırasında sinir hasarı ortaya çıkar.
Bunun dışında parotidektomi, mastoid yaklaşımları, temporomandibuler
eklem cerrahisi, kozmetik cerrahiler gibi girişler sırasında da fasiyal
sinir hasara uğrayabilir. Hasarın şekline göre tedavi yöntemi seçilir.
Sinirin bütünlüğünün korunduğu durumlarda daha çok anti-enflamatuar
tedavi seçilirken sinirin kesildiği durumlarda da uçuca anastomoz,
greftleme, sinir değiştirme (12-7, 11-7 cross-over yada jump greft)
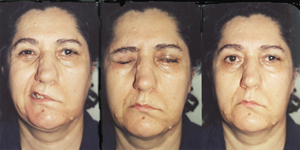
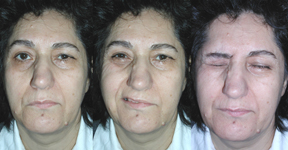
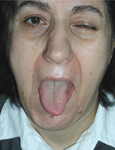
(Resim-2a, 2b, 2c) gibi teknikler kullanılabilir.
|
 |
 |
 |
|
Resim-2a: Sol akustik nörinom cerrahisi sırasında Fasiyal sinirin
tam kesisine bağlı komplet fasiyal paralizi (sol göz lateral
tarsorafili) |
Resim-2b: Hipoglosso-fasiyal (cross-over) anastomozun postop 5.
ayındaki düzelme |
Resim-2c: Hipoglossus fonksiyon kaybı ile göz kapağı hareketinin
dönüşü |
|
|
|
|
KAYNAKLAR
1- Cramer
HB, Kartush JM: Testing facial nerve function. Otolaryngol Clin North Am.
1991; 24: 555-570.
2- Gates
GA: Facial paralysis. Otolaryngol Clin North Am. 1987; 20: 113-131.
3- May
M.: Facial Nerve Paralysis. In Paparella MM, Shumrick DA. (eds):
Otolaryngology. Philedelphia, WB Sauders Co., 1991, s. 1097-1136.
4- Akyıldız
N: Kulak Hastalıkları ve Mikroşirürjisi, Ankara, Ongun Kardeşler
Matbaacılık Sanayii, 1980, s. 587-598.
5- Luntz
M, Malatskey S, Braun J. The anatomic relationship between the second
genu of the facial nerve and the incus: a high resolution computed
tomography study. Am J Otol, 2000; 21(5): 686-9.
6-
Esslen E: Electromyography and electroneurography. Fish U (ed): Facial
Nerve Surgery. Birmingham, AL, Aesculapius Publishing, 1977, s. 93-100.
7-
Kartush JM, Lilly DJ, Kemink JL: Facial electroneurography: clinical and
experimental investigations. Otolaryngol Head Neck Surg 1985; 93:
516-526.
8-
Schaitkin BM, May M, Klein SR. Topognostic, otovestibular, and
electrical testing: diagnosis and prognosis. The Facial Nerve (Eds: May
M, Schaitkin BM), 2nd ed., Ch. 12, Thieme, New York, 2000, s. 179-212.
9-
Pertzborn SL, Reith JD, Mancuso AA, Antonelli PJ: Epineurial
pseudocycsts of the intratemporal facial nevre. Otol Neurotol 2003;
24:490-3.
10-
Hofmann T, Kainz J, Koc C, Smolle KH, Brunner G: Isolated unilateral
otitis with facial nerve paralysis as initial symptom of Wegener
granulomatosis. An unusual clinical course
Laryngorhinootologie 1998; 77(6):352-4.
11-
Ikeda M, Nakazato H, Hiroshige K, Abiko Y, Sugiura M: To what extend do
evaluations of facial paralysis by physicians coincide with self-evaluations
by patients: comparison of the Yanagihara method, the House-Brackmann
method, and self-evaluation by patients. Otol Neurotol 2003; 24:334-8.
12- Uslu
S: İdiopatik fasiyal paralizide prognostik faktörler. KBB Postası, 1
(4): 18-21, 1991.
13-
Hughes GB: Prognostic tests in acute facial palsy. Am J Otology 1989;
10: 304-311.
14-
Portmann M, Dauman R, Negrevergne M, Cazenave M. The prognostic value of
the stapedius reflex in peripheral facial palsy. Ear Nose Throat J,
1990; 69(10): 696-7.
15-
Joachims HZ, Bialik V, Eliachar I: Early diagnosis in Bell’s palsy.
Anerve conduction study. Laryngoscope 1980; 90: 1705-1708.
16-
Hughes GB, Josey AF, Glasscock EM, Jackson CG: Clinical
electroneurography: Statistical analysis of controlled measurements in
twenty-two normal subjects. Laryngoscope 1981; 91: 1834-1846.
17-
Tojima H: Measurement of facial nerve conduction velocity and its
application to patients with Bell’s palsy. Acta Otolaryngol (Stockh)
Suppl. 1988; 446: 36-41.
18-
Rogers RL: Nerve Conduction time in Bell’s palsy. Laryngoscope 1978; 88:
314-326.
19-
Marenda SA, Olsson JE. The evaluation of facial paralysis. Otolaryngol
Clin North Am, 1997; 30(5): 669-82.
20- May
M, Harvey JE, Marovitz WF, Stroud M: The prognostic accuracy of the
maximal stimulation test compared with that of the nerve excitability
test in Bell’s palsy. Laryngoscope 1971; 81: 931-938.
21- May
M.: Disorders of the facial nerve. Wright (ed): Scott-Brown’s
Otolaryngology. Butterworth Co., London, 1987, s. 578.
22- Fish
U: Maximal nerve excitability testing vs electroneuronography. Arch
Otolaryngol 1980; 106: 352-357.
23- May
M, Klein SR, Blumenthal F: Evoked electromyography and idiopatic facial
palsy. Otolaryngol Head Neck Surg 1983; 91: 678-685.
24-
Gantz BJ, Rubinstein JT, Gidley P, Woodworth GG. Surgical management of
Bell’s palsy. Laryngoscope 1999; 109: 1177-88.
25-
Gantz BJ, Gmuer AA, Holliday M, Fish U: Electroneurographic evaluation
of the facial nerve: Method and technical problems. Ann Otol Rhinol
Laryngol 1984; 93: 394-398.
26-
Gavilan J, Gavilan C, Sarrıa MJ: Facial electroneurography. J Laryngol
and Otol 1985; 99: 1085-1088.
27-
Gavilan C, Gavilan J, Rashad M, Gavilan M: Discriminant analysis in
predicting prognosis of Bell’s palsy. Acta Otolaryngol (Stockh) 1988;
106: 276-280.
28-
Kimura J, Jiron LT, Young SM: Electrophysiologic study of Bell’s palsy.
Arch Otolaryngol 1976; 102: 140-143.
29-
Kartush JM, Bouchard KR, Graham MB, Linstrom CL: Magnetic stimulation of
the facial nerve. Am J Otolaryngol 1990; 10: 14-19.
30- Seki
Y, Krain L, Yamada T, Kimura J: Transcranial magnetic stimulation of the
facial nerve: Recording technique and estimation of the stimulation side.
Neurosurgery 1990; 26: 286-290.
31-
Kartush JM, Garcia P, Telian S: The source of far-field antidromic
facial nerve potentials. Am J Otolaryngol 1987; 8: 199-204.
32-
Glassock ME, Shambaugh GE: Surgery of the Ear. Facial Nerve Surgery, WB
Saunders Co, Philadelphia, 1990, s. 449-450. |
|
|
|
Not: Bu notlar
Kulak Burun Boğaz ve Baş-Boyun Cerrahisi (Editör: Can KOÇ) kitabının
Fasiyal Sinir Hastalıkları bölümünü oluşturmaktadır. |
|
|
|
|





